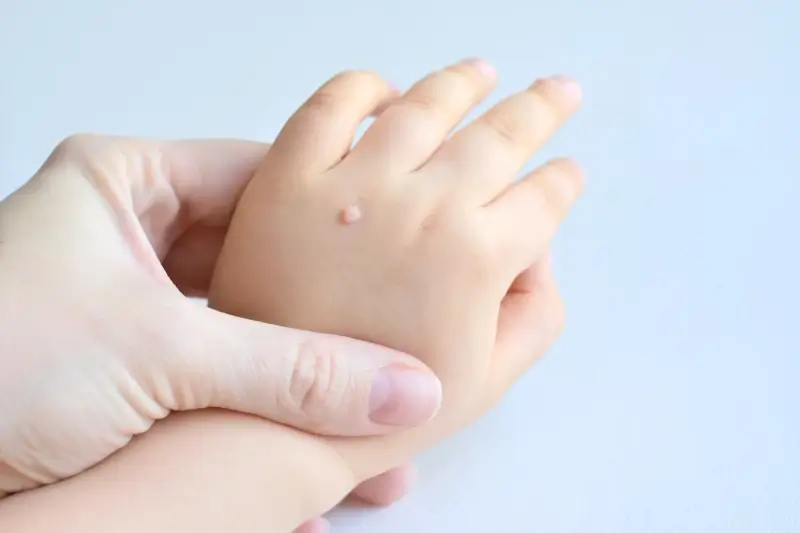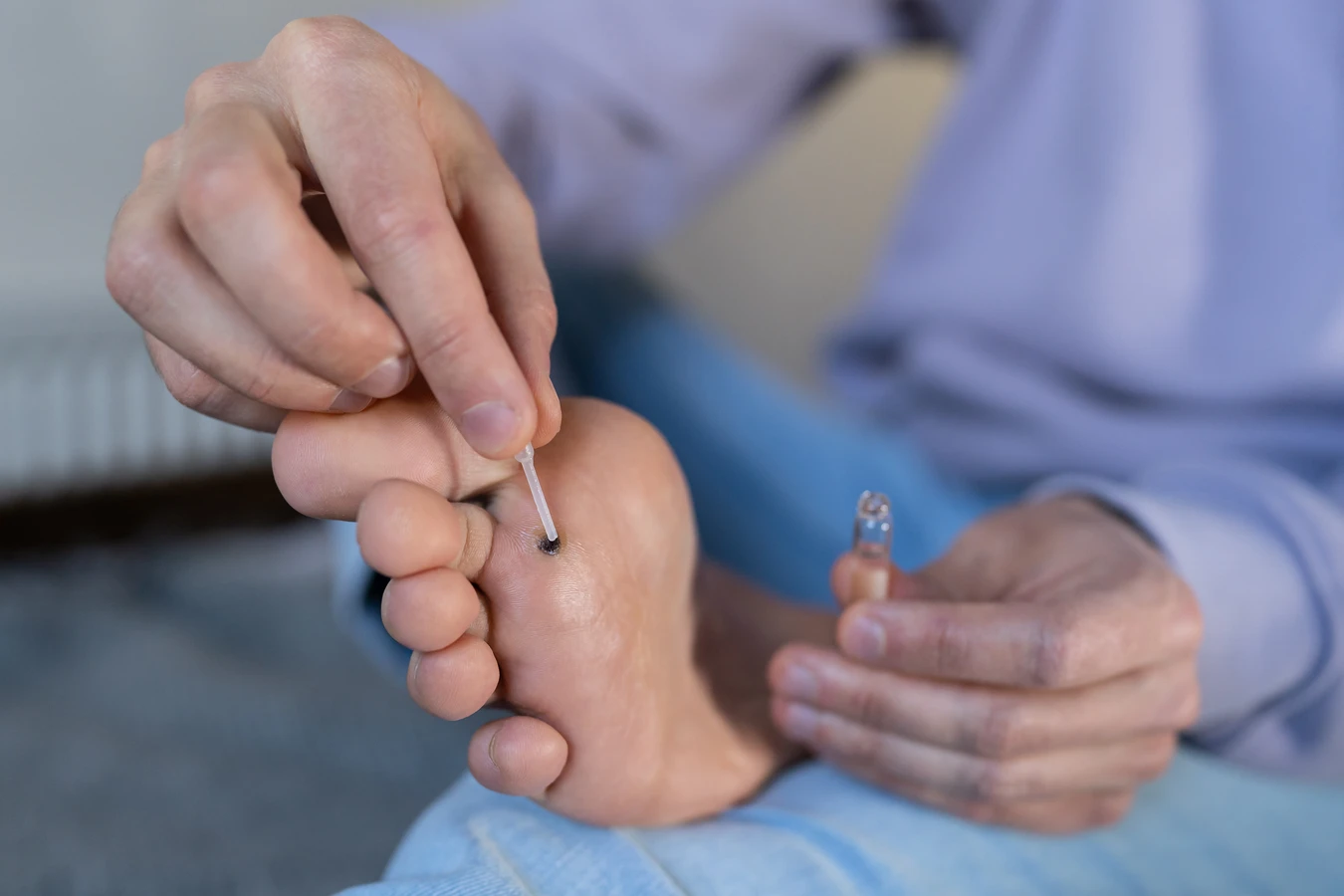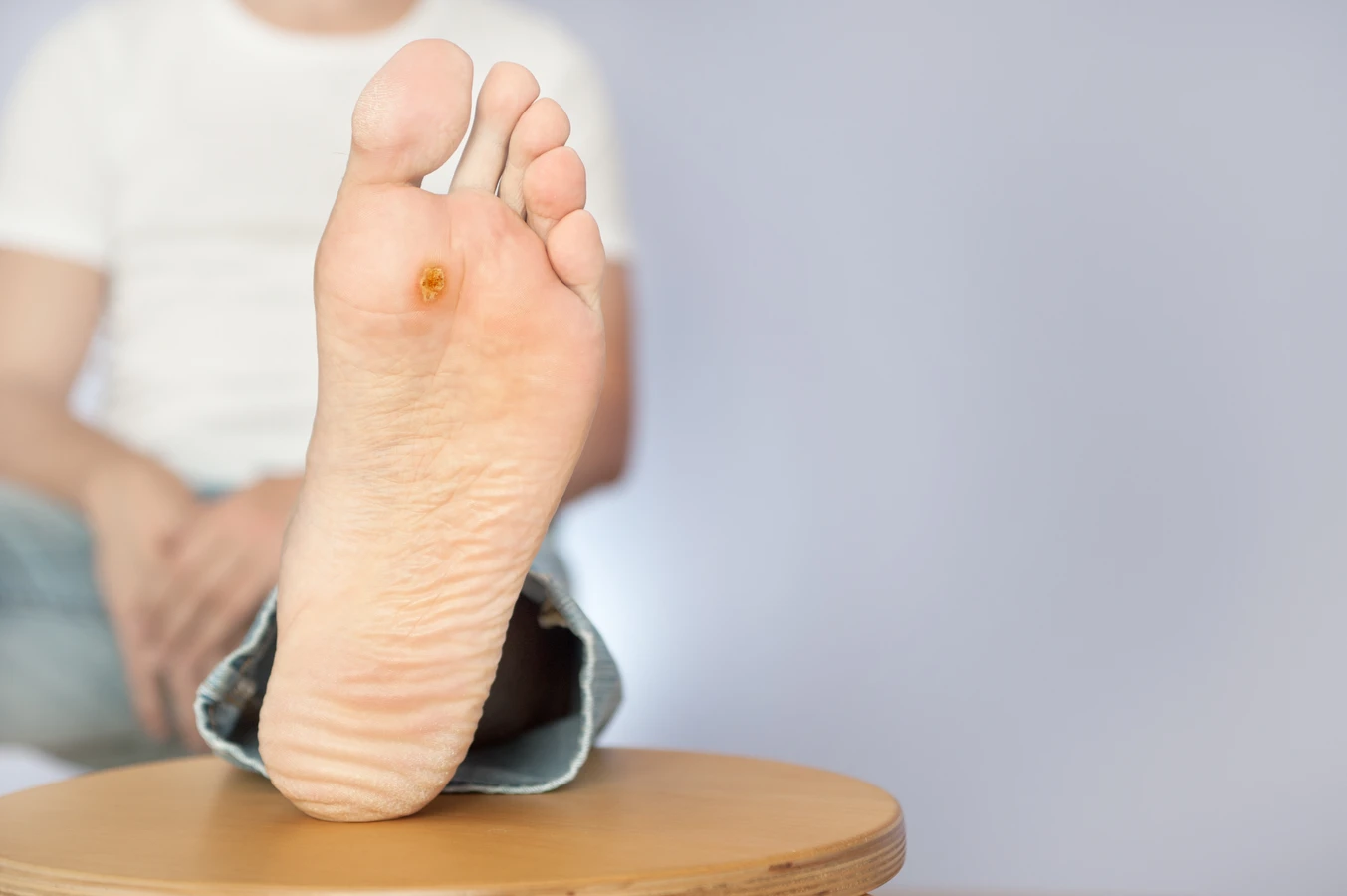
Kurzajki, znane również jako brodawki, to powszechna dolegliwość skórna, która może dotknąć osoby w każdym wieku. Ich pojawienie się często budzi niepokój i pytania o przyczynę. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe dla skutecznego zapobiegania i leczenia. Te nieestetyczne zmiany skórne są wywoływane przez wirusy z grupy wirusów brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle powszechny i istnieje wiele jego typów, z których każdy ma tendencję do infekowania określonych obszarów skóry i manifestowania się w różnorodny sposób.
Droga zakażenia jest zazwyczaj bardzo prosta, a wirusy HPV przenoszą się przez bezpośredni kontakt skórny. Może to być dotyk osoby zakażonej, ale także kontakt z powierzchniami, na których wirus przetrwał. Miejsca takie jak baseny, siłownie, publiczne prysznice czy sale gimnastyczne stanowią idealne środowisko do rozwoju i rozprzestrzeniania się wirusa ze względu na wilgotne i ciepłe warunki. Uszkodzenia naskórka, nawet te niewielkie i niezauważalne gołym okiem, takie jak drobne skaleczenia czy otarcia, ułatwiają wirusowi wniknięcie do organizmu.
Po wniknięciu do organizmu wirus HPV atakuje komórki naskórka, powodując ich niekontrolowany wzrost i proliferację. To właśnie ten nadmierny rozrost komórek prowadzi do powstania charakterystycznej, nierównej i często brodawkowatej powierzchni kurzajki. Różne typy wirusa HPV mogą powodować różne rodzaje kurzajek – od tych płaskich i gładkich, po te o bardziej wypukłej i kalafiorowatej budowie. Czas inkubacji, czyli okres od momentu zakażenia do pojawienia się widocznych zmian skórnych, może być bardzo zmienny, wahając się od kilku tygodni do nawet kilku miesięcy.
Wirusowe pochodzenie kurzajek i drogi ich przenoszenia
Kluczowym czynnikiem odpowiedzialnym za powstawanie kurzajek jest obecność wirusa brodawczaka ludzkiego (HPV). Jak wspomniano, istnieje ponad sto typów tego wirusa, a każdy z nich ma swoje preferencje co do lokalizacji i manifestacji na skórze. Niektóre typy HPV predysponują do powstawania kurzajek na dłoniach i stopach, inne zaś mogą być przyczyną zmian w okolicach intymnych. Ważne jest, aby podkreślić, że większość infekcji HPV przebiega bezobjawowo i układ odpornościowy jest w stanie samodzielnie zwalczyć wirusa. Jednak w przypadku osłabienia odporności, wirus może przejąć kontrolę nad komórkami naskórka, prowadząc do rozwoju kurzajek.
Przenoszenie wirusa HPV odbywa się głównie poprzez bezpośredni kontakt ze skórą osoby zakażonej lub z zanieczyszczonymi przedmiotami. Rękawiczki, przybory do pielęgnacji dłoni, a nawet ręczniki mogą stać się nośnikami wirusa. Szczególnie narażone są miejsca, gdzie skóra jest uszkodzona lub rozmiękczona przez wodę. Dlatego też baseny, sauny, siłownie, a także wspólne łazienki są miejscami, gdzie ryzyko zakażenia jest podwyższone. Dzieci, ze względu na swój naturalny brak ostrożności i częstszy kontakt fizyczny, są grupą szczególnie podatną na zakażenie HPV.
Istotne jest również zrozumienie, że kurzajki są zaraźliwe. Oznacza to, że można je przenieść z jednej części ciała na inną, a także na inne osoby. Drapanie lub skubanie kurzajek może prowadzić do rozprzestrzeniania się wirusa, tworząc nowe zmiany skórne w pobliżu istniejących lub w innych miejscach na ciele. Ta zdolność do autoinfekcji sprawia, że leczenie kurzajek jest często procesem wymagającym cierpliwości i konsekwencji. Unikanie kontaktu z otwartymi ranami lub uszkodzoną skórą jest podstawową zasadą profilaktyki.
Czynniki sprzyjające rozwojowi kurzajek na skórze
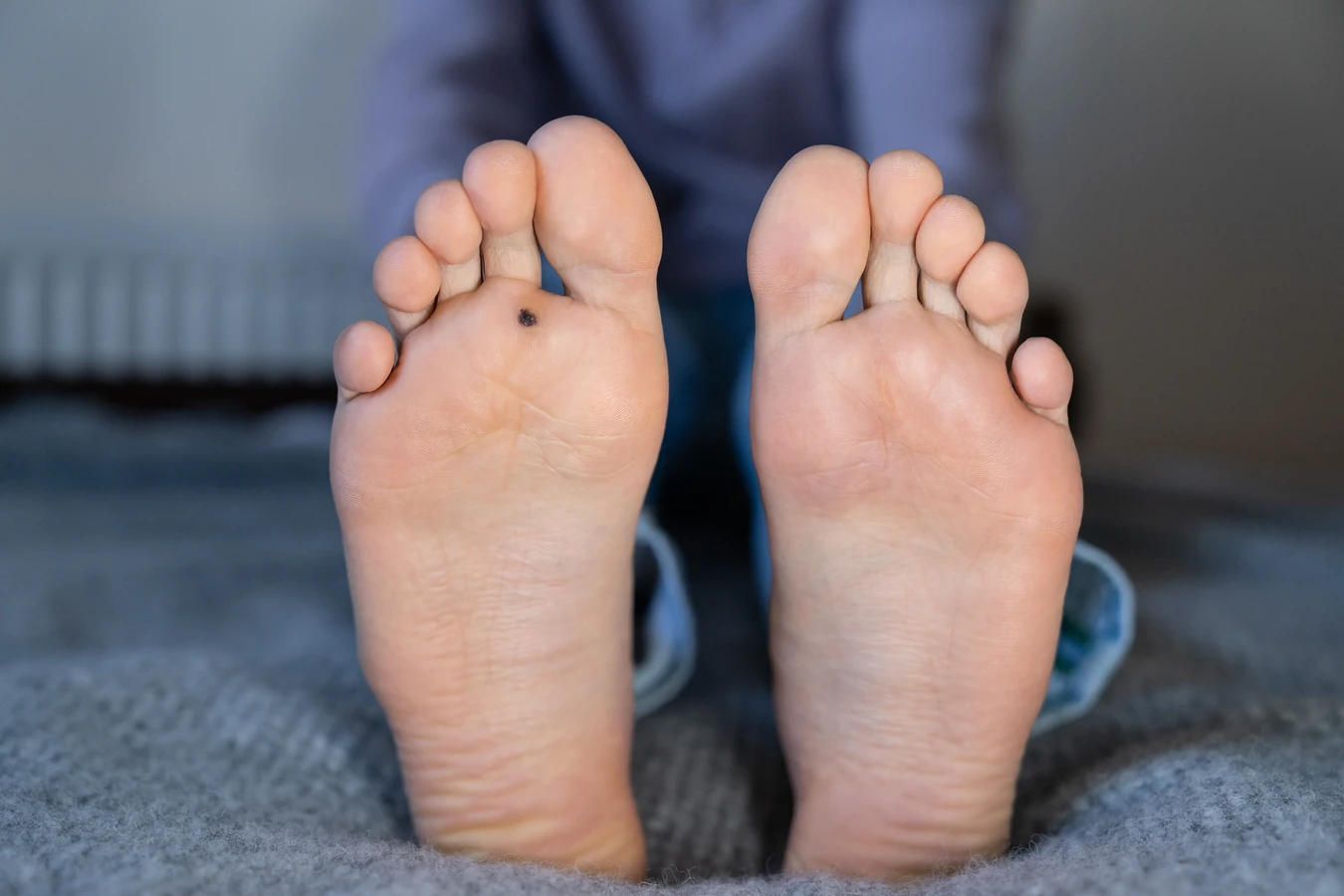
Uszkodzenia skóry stanowią kolejną bramę dla wirusa. Nawet drobne skaleczenia, zadrapania, otarcia czy pęknięcia naskórka, szczególnie na dłoniach i stopach, ułatwiają wirusom HPV wniknięcie do głębszych warstw skóry. Długotrwałe narażenie skóry na wilgoć również może osłabiać jej barierę ochronną, czyniąc ją bardziej podatną na infekcje. Dlatego osoby pracujące w wilgotnych warunkach lub spędzające dużo czasu w wodzie są bardziej narażone na zakażenie.
Następujące czynniki mogą zwiększać ryzyko powstania kurzajek:
- Osłabiony układ odpornościowy, spowodowany stresem, chorobą lub lekami.
- Uszkodzenia skóry, takie jak skaleczenia, otarcia czy pęknięcia naskórka.
- Długotrwałe narażenie skóry na wilgoć, co osłabia jej naturalną barierę ochronną.
- Noszenie nieoddychającego obuwia, które sprzyja poceniu się stóp i tworzeniu wilgotnego środowiska.
- Używanie wspólnych ręczników, obuwia lub innych przedmiotów higieny osobistej.
- Bezpośredni kontakt z zakażonymi powierzchniami, szczególnie w miejscach publicznych, takich jak baseny czy siłownie.
Warto również zaznaczyć, że wiek odgrywa pewną rolę. Dzieci i młodzież są bardziej podatne na rozwój kurzajek, ponieważ ich układ odpornościowy jest jeszcze w fazie rozwoju i często wchodzą w bliski kontakt z wirusem w środowisku szkolnym czy przedszkolnym. Choć kurzajki mogą pojawić się w każdym wieku, osoby starsze mogą mieć silniejszą odporność na niektóre typy HPV, co może skutkować mniejszą częstością występowania nowych zmian.
Główne typy kurzajek i ich powstawanie w różnych lokalizacjach
Kurzajki, mimo że wywoływane przez ten sam wirus HPV, mogą przybierać różne formy i lokalizować się w różnych częściach ciała, co często jest związane z konkretnym typem wirusa. Najczęściej spotykane są brodawki zwykłe, które najczęściej pojawiają się na rękach, palcach, łokciach i kolanach. Charakteryzują się szorstką, nierówną powierzchnią i często mają ciemniejsze punkty w środku, będące wynikiem zakrzepłych naczyń krwionośnych. Ich powstawanie jest typowym objawem infekcji HPV przenoszonej przez kontakt bezpośredni.
Brodawki podeszwowe to kurzajki, które rozwijają się na podeszwach stóp. Ich lokalizacja w miejscach narażonych na ucisk i tarcie sprawia, że często są one płaskie i wrośnięte w głąb skóry. Mogą powodować ból podczas chodzenia, a ich powierzchnia jest zazwyczaj szorstka i pokryta drobnymi, czarnymi kropkami. Ich powstawanie jest silnie związane z chodzeniem boso po zakażonych powierzchniach, takich jak podłogi w szatniach czy na basenach.
Kolejnym typem są brodawki płaskie, które częściej występują u dzieci i młodzieży. Zazwyczaj pojawiają się na twarzy, szyi, rękach i nogach. Mają gładką, lekko uniesioną powierzchnię, a ich kolor może być zbliżony do koloru skóry lub lekko brązowawy. Ich powstawanie jest często związane z drapaniem, co prowadzi do ich rozsiewania się po skórze.
W miejscach intymnych mogą pojawić się kłykciny kończyste, które są przenoszone drogą płciową i należą do grupy kurzajek. Są to miękkie, cieliste narośla, które mogą tworzyć skupiska przypominające kalafior. Ich powstawanie jest związane z infekcją specyficznymi typami wirusa HPV o wysokim potencjale onkogennym, dlatego wymagają pilnej konsultacji lekarskiej.
Warto również wspomnieć o brodawkach nitkowatych, które są długimi, wąskimi naroślami pojawiającymi się najczęściej na twarzy, szyi i powiekach. Ich powstawanie jest mniej typowe i często wymaga dokładniejszej diagnostyki.
Sposoby zapobiegania kurzajkom i unikania zakażenia
Zapobieganie kurzajkom opiera się przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem HPV. Kluczowe jest przestrzeganie podstawowych zasad higieny osobistej i unikanie sytuacji, które sprzyjają rozprzestrzenianiu się wirusa. Jednym z najważniejszych kroków jest dbanie o czystość skóry i szybkie opatrywanie wszelkich skaleczeń, otarć czy zadrapań. Utrzymywanie skóry w dobrej kondycji tworzy naturalną barierę ochronną przed patogenami.
W miejscach publicznych, gdzie ryzyko zakażenia jest wyższe, należy zachować szczególną ostrożność. Chodzenie w klapkach pod prysznicem, na basenie czy w saunie stanowi skuteczną ochronę przed wirusami obecnymi na podłodze. Unikanie dzielenia się ręcznikami, obuwiem czy innymi przedmiotami osobistymi z innymi osobami również znacząco zmniejsza ryzyko przeniesienia wirusa. Ważne jest również regularne mycie rąk, zwłaszcza po powrocie do domu lub przed kontaktem z żywnością.
Wzmocnienie układu odpornościowego jest kolejnym ważnym elementem profilaktyki. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie stresu to czynniki, które wspierają naturalną obronę organizmu przed infekcjami. W przypadku osób o obniżonej odporności, np. po przebytych chorobach lub w trakcie leczenia immunosupresyjnego, szczególna uwaga powinna być poświęcona profilaktyce zakażeń HPV.
Podsumowując, skuteczne metody zapobiegania kurzajkom obejmują:
- Utrzymywanie wysokiego poziomu higieny osobistej.
- Opatrywanie wszelkich uszkodzeń skóry.
- Noszenie obuwia ochronnego w miejscach publicznych, takich jak baseny i siłownie.
- Unikanie dzielenia się przedmiotami osobistego użytku.
- Wzmocnienie ogólnej odporności organizmu poprzez zdrowy styl życia.
- Unikanie kontaktu z widocznymi kurzajkami u innych osób.
Szczepienia przeciwko wirusowi HPV, choć głównie skierowane na profilaktykę nowotworów szyjki macicy i innych nowotworów związanych z HPV, mogą również zmniejszać ryzyko rozwoju niektórych typów kurzajek. Warto skonsultować się z lekarzem w celu uzyskania informacji na temat dostępnych szczepień i ich potencjalnych korzyści.
Kiedy należy udać się do lekarza w sprawie kurzajek
Chociaż większość kurzajek jest niegroźna i może samoistnie ustąpić, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Najważniejszym sygnałem ostrzegawczym jest pojawienie się zmian, które budzą wątpliwości co do ich charakteru. Jeśli kurzajka szybko rośnie, zmienia kolor, krwawi, jest bolesna lub wydaje się inna niż typowe brodawki, należy zgłosić się do lekarza pierwszego kontaktu lub dermatologa w celu postawienia prawidłowej diagnozy. Wczesne rozpoznanie jest kluczowe, aby wykluczyć inne, potencjalnie poważniejsze schorzenia skóry.
Szczególną uwagę należy zwrócić na kurzajki w okolicy narządów płciowych. Kłykciny kończyste, które są manifestacją infekcji HPV przenoszonej drogą płciową, wymagają natychmiastowej konsultacji medycznej. Niektóre typy HPV są powiązane z podwyższonym ryzykiem rozwoju nowotworów, dlatego ważne jest, aby poddać się odpowiedniemu leczeniu i monitorowaniu.
Osoby z osłabionym układem odpornościowym, np. pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV lub poddawane chemioterapii, powinny zachować szczególną ostrożność. U tych osób kurzajki mogą być bardziej rozległe, uporczywe i trudniejsze do leczenia. W takich przypadkach lekarz może zalecić specjalistyczne metody leczenia i ścisłe monitorowanie stanu zdrowia.
Kiedy warto zasięgnąć porady lekarskiej:
- Kurzajki są liczne, szybko się rozprzestrzeniają lub nawracają mimo stosowania domowych metod leczenia.
- Zmiany skórne są bolesne, krwawiące, swędzące lub wykazują oznaki zapalenia.
- Lokalizacja kurzajki jest problematyczna, np. na twarzy, w okolicy oczu, paznokci lub narządów płciowych.
- Istnieje podejrzenie, że zmiana skórna nie jest kurzajką, lecz innym schorzeniem.
- Pacjent ma obniżoną odporność lub cierpi na choroby przewlekłe.
Samoleczenie kurzajek, szczególnie tych opornych na terapie, może prowadzić do powikłań, takich jak infekcje wtórne, blizny czy nadkażenia bakteryjne. Lekarz, po dokładnym zbadaniu, może zaproponować odpowiednią metodę leczenia, dostosowaną do rodzaju, lokalizacji i rozległości kurzajek, a także do indywidualnych potrzeb pacjenta. Może to obejmować krioterapię (wymrażanie), elektrokoagulację (wypalanie), laseroterapię lub miejscowe stosowanie preparatów farmaceutycznych.