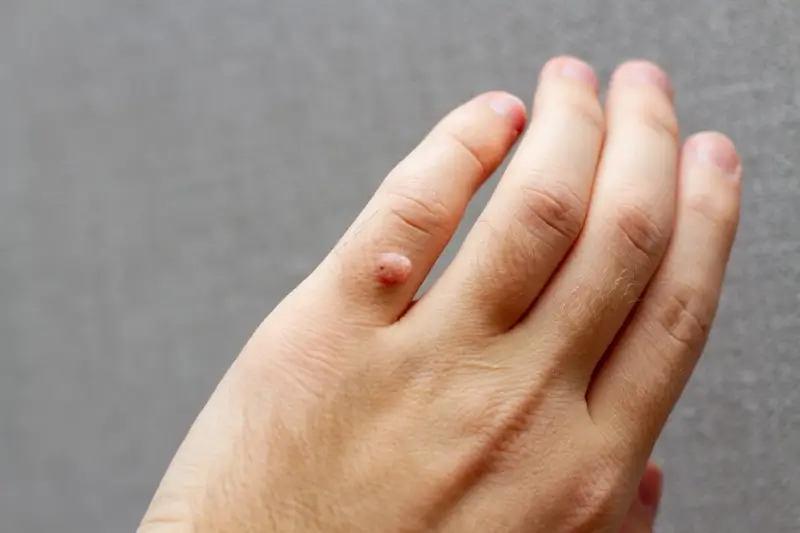
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Ich geneza jest ściśle związana z infekcją wirusową, a dokładniej z wirusami brodawczaka ludzkiego (HPV). Wirusy te przenoszą się drogą kontaktową, zarówno bezpośrednią, jak i pośrednią, co sprawia, że kurzajki są dość łatwe do zarażenia. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe do zapobiegania ich rozprzestrzenianiu się i skutecznego leczenia.
Wirus HPV atakuje komórki naskórka, prowadząc do ich niekontrolowanego namnażania się. Efektem tego procesu jest powstanie charakterystycznych, często nieestetycznych narośli. Lokalizacja kurzajek może być bardzo różnorodna – najczęściej pojawiają się na dłoniach, stopach, ale także na twarzy czy w okolicach narządów płciowych. Każdy typ HPV preferuje inne miejsca na ciele, co tłumaczy różnorodność wyglądu i umiejscowienia kurzajek.
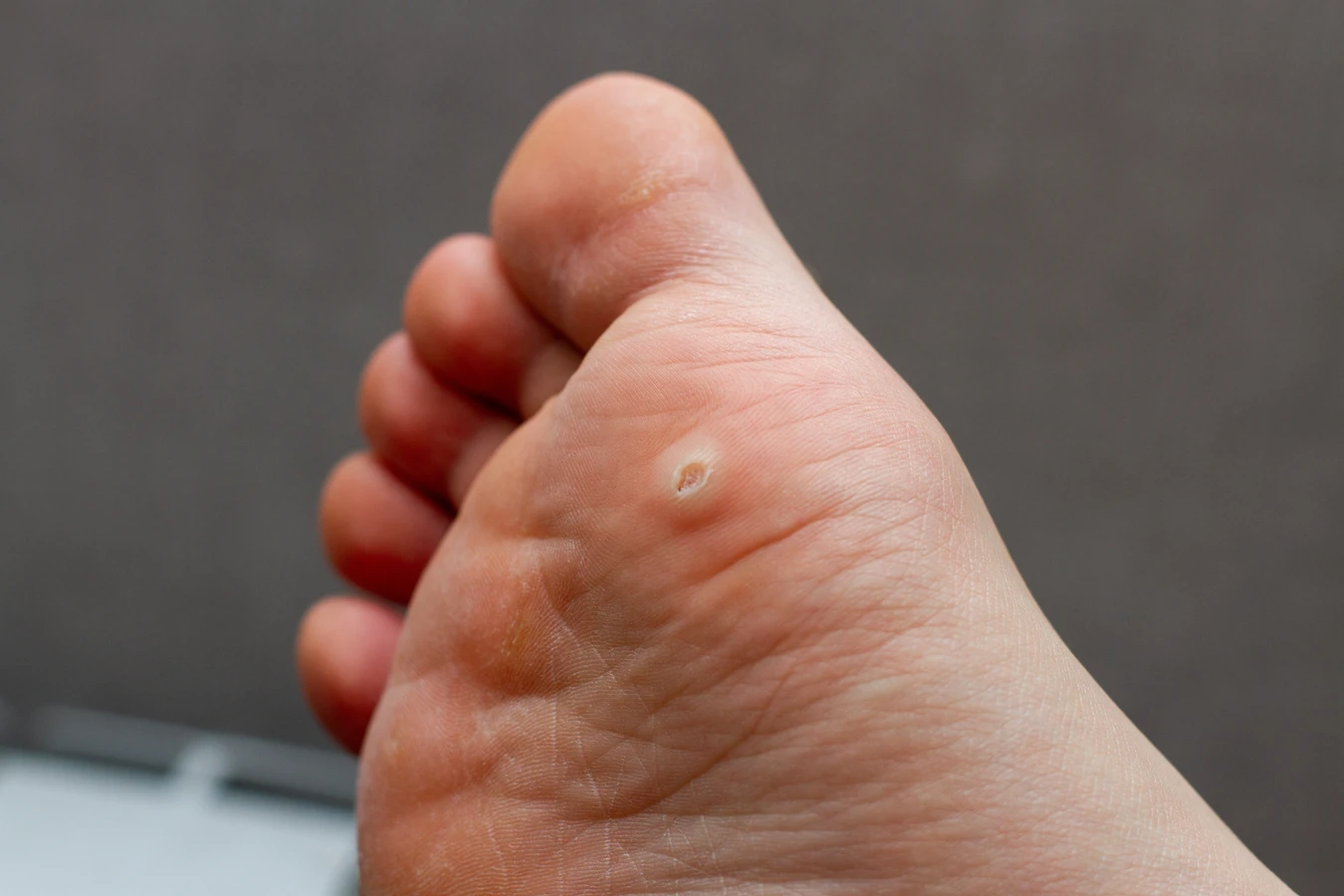
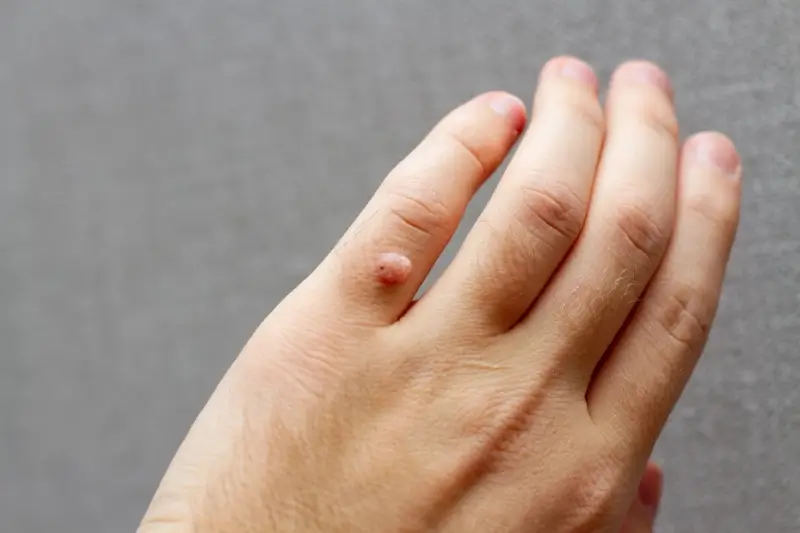
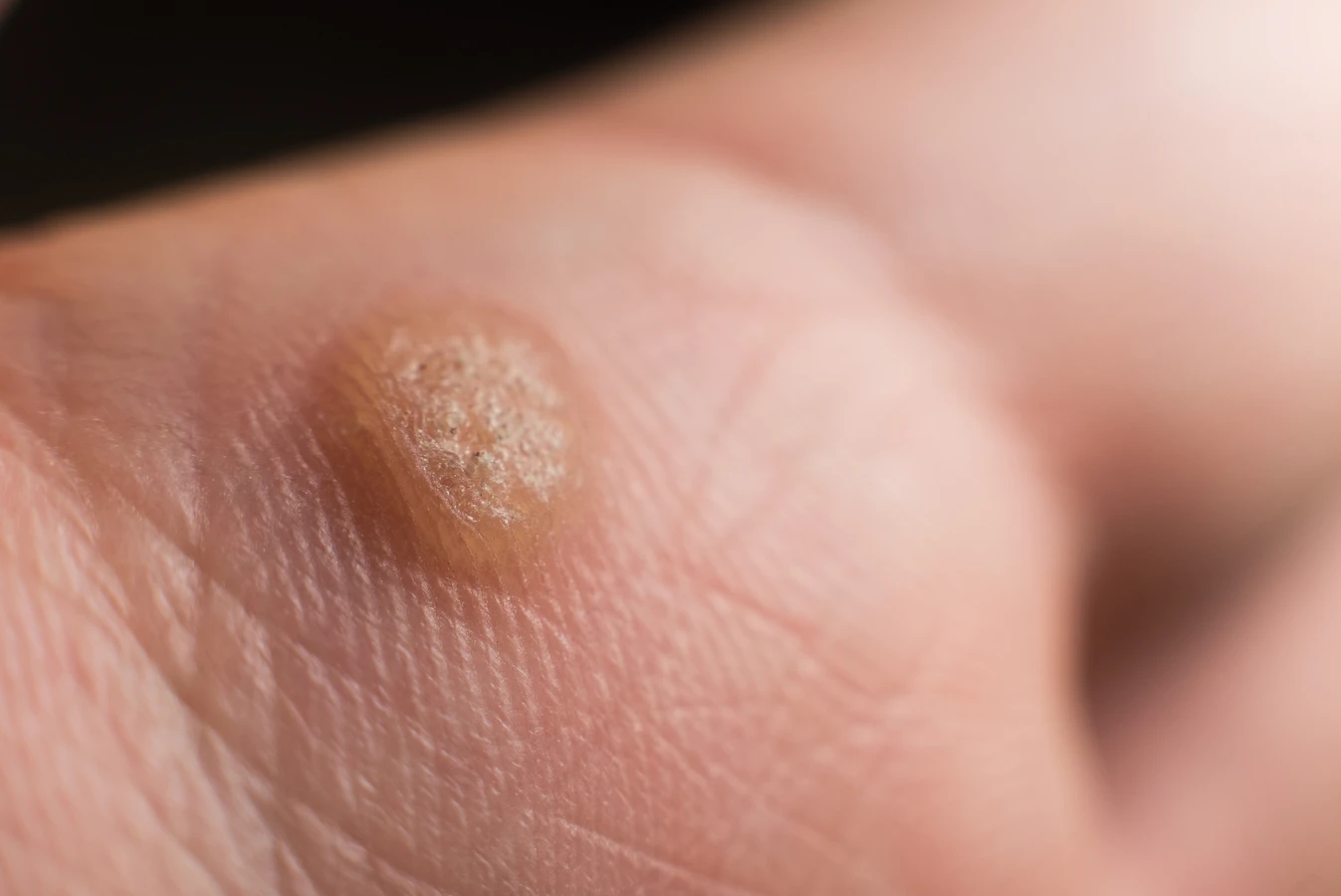
Rozpoznanie kurzajki zazwyczaj nie stanowi problemu. Mają one zazwyczaj chropowatą powierzchnię, mogą być lekko uniesione ponad poziom skóry, a ich kolor może być zbliżony do naturalnego koloru skóry lub nieco ciemniejszy. Czasami, szczególnie na stopach (gdzie nazywane są kurzajkami podeszwowymi), mogą być płaskie i bolesne przy chodzeniu, ponieważ nacisk ciała wciska je do wnętrza skóry. Na powierzchni kurzajek można czasem dostrzec drobne, czarne punkciki, które są w rzeczywistości naczyniami krwionośnymi. Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak pieprzyki czy znamiona, dlatego w przypadku wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem.
Czynniki sprzyjające powstawaniu kurzajek u ludzi
Choć główną przyczyną powstawania kurzajek jest infekcja wirusem HPV, istnieje szereg czynników, które mogą zwiększać podatność organizmu na zakażenie i rozwój tych zmian skórnych. Osłabiony układ odpornościowy jest jednym z kluczowych elementów. Gdy nasza naturalna bariera obronna jest osłabiona, organizm ma mniejszą zdolność do walki z wirusami, w tym z wirusem HPV. Może to być spowodowane różnymi czynnikami, takimi jak przewlekły stres, niedobory żywieniowe, choroby przewlekłe, a także przyjmowanie niektórych leków.
Wilgotne środowisko jest kolejnym czynnikiem sprzyjającym. Wirus HPV doskonale rozwija się w ciepłych i wilgotnych miejscach. Dlatego też miejsca takie jak baseny, sauny, szatnie publiczne czy siłownie są idealnym środowiskiem do jego rozprzestrzeniania się. Noszenie nieoddychającego obuwia, które powoduje nadmierne pocenie się stóp, również może przyczynić się do rozwoju kurzajek na stopach. Uszkodzona skóra, nawet niewielkie skaleczenia, otarcia czy pęknięcia, stanowi otwartą bramę dla wirusa, ułatwiając mu wniknięcie do organizmu.
Osoby, które często mają kontakt z innymi ludźmi lub często korzystają z miejsc publicznych, są bardziej narażone na infekcję. Dzieci, ze względu na swój często rozwijający się układ odpornościowy i skłonność do kontaktu z różnymi powierzchniami, są szczególnie podatne na zarażenie. Warto również pamiętać, że nawracające się kurzajki mogą świadczyć o tym, że układ odpornościowy nie radzi sobie w pełni z wirusem, lub że doszło do ponownego zakażenia.
Jak wirus brodawczaka ludzkiego powoduje rozwój kurzajek?
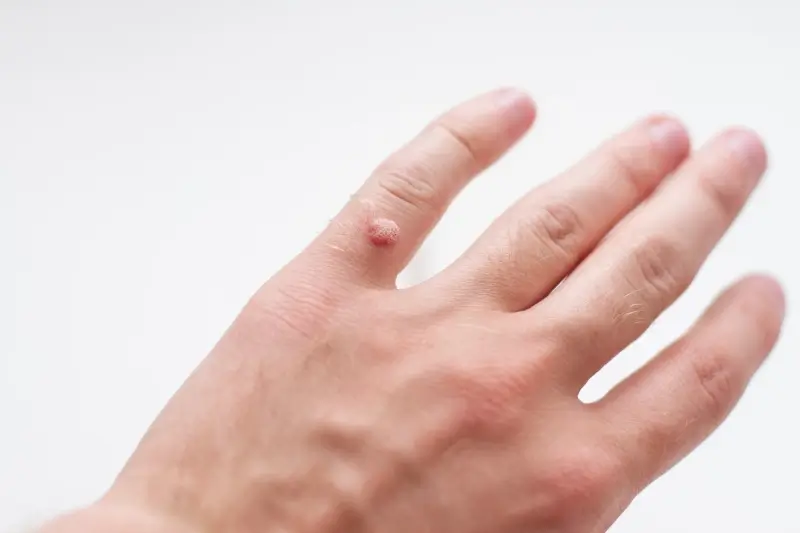
Po wniknięciu do komórki, wirus HPV wykorzystuje jej mechanizmy do własnej replikacji. Zamiast normalnie dojrzewać i złuszczać się, zainfekowane komórki zaczynają się nadmiernie mnożyć. Ten niekontrolowany wzrost jest podstawową przyczyną powstawania widocznej zmiany skórnej, którą nazywamy kurzajką. Wirus HPV wpływa również na proces różnicowania komórek naskórka, co przyczynia się do charakterystycznej, chropowatej struktury brodawki.
Czas inkubacji, czyli okres od momentu zakażenia do pojawienia się widocznej kurzajki, może być różny i wahać się od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus namnaża się w ukryciu, nie dając jeszcze żadnych objawów. Warto podkreślić, że układ odpornościowy większości osób jest w stanie skutecznie zwalczyć infekcję HPV, prowadząc do samoistnego zaniku kurzajek w ciągu kilku miesięcy lub lat. Jednak u niektórych osób, zwłaszcza tych z osłabioną odpornością, wirus może przetrwać i powodować uporczywe zmiany.
Gdzie najczęściej pojawiają się kurzajki i jak je odróżnić?
Kurzajki mogą pojawić się praktycznie na każdej części ciała, jednak pewne lokalizacje są bardziej predysponowane do ich występowania. Najczęściej spotykane są na dłoniach, gdzie mogą przybierać formę pojedynczych, guzkowatych zmian, lub grupować się w większe skupiska. Na palcach, zwłaszcza w okolicy paznokci, mogą występować brodawki okołopaznokciowe, które są często bolesne i trudne do leczenia. Na stopach, gdzie kurzajki nazywane są kurzajkami podeszwowymi, często występują w miejscach narażonych na ucisk, takich jak pięty czy poduszki palców. Ze względu na nacisk podczas chodzenia, mogą one być płaskie i wrośnięte w skórę, co powoduje dyskomfort i ból.
Kurzajki na twarzy, choć rzadsze, również mogą być źródłem frustracji, szczególnie jeśli są widoczne. Mogą mieć delikatniejszą strukturę i łatwo je pomylić z innymi zmianami skórnymi. W okolicach intymnych mogą pojawić się brodawki płciowe, które są wywoływane przez specyficzne typy wirusa HPV i wymagają odrębnego leczenia. Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, które mogą wymagać innej diagnostyki i leczenia. Na przykład, znamiona barwnikowe (pieprzyki) zazwyczaj mają symetryczny kształt, jednolite zabarwienie i gładkie brzegi, podczas gdy kurzajki mają zazwyczaj nieregularną, brodawkowatą powierzchnię.
Jeśli masz jakiekolwiek wątpliwości co do charakteru zmiany skórnej, zawsze najlepiej skonsultować się z lekarzem dermatologiem. Specjalista będzie w stanie prawidłowo zdiagnozować zmianę, ocenić jej potencjalne ryzyko i zaproponować najskuteczniejszą metodę leczenia. Samodiagnoza i próby samodzielnego usuwania zmian skórnych, zwłaszcza jeśli nie masz pewności co do ich natury, mogą być nieskuteczne, a nawet prowadzić do powikłań.
Jak dochodzi do zakażenia wirusem HPV i przenoszenia kurzajek?
Zakażenie wirusem HPV, który jest przyczyną kurzajek, następuje głównie drogą kontaktową. Oznacza to, że wirus przenosi się z jednej osoby na drugą poprzez bezpośredni kontakt ze skórą zainfekowaną. Dotknięcie kurzajki, a następnie dotknięcie własnej skóry, może spowodować przeniesienie wirusa i rozwój nowej zmiany. Wirus może również przetrwać na przedmiotach, z którymi miała kontakt osoba zakażona, takich jak ręczniki, obuwie, czy powierzchnie w miejscach publicznych, co określane jest jako kontakt pośredni.
Szczególnie sprzyjające warunkom do przenoszenia wirusa są miejsca publiczne o podwyższonej wilgotności i temperaturze. Baseny, sauny, łaźnie, siłownie, a także wspólne prysznice, stanowią idealne środowisko dla wirusa HPV. Dzieci, bawiąc się i eksplorując otoczenie, często dotykają różnych powierzchni, a następnie swoich ust czy nosa, co zwiększa ryzyko infekcji. Również nawyk obgryzania paznokci lub skórek wokół nich może ułatwić wirusowi wniknięcie do organizmu.
Uszkodzona skóra, nawet niewielkie zadrapania, skaleczenia czy pęknięcia, stanowi „drzwi” dla wirusa HPV. Dlatego osoby z problemami skórnymi, takimi jak egzema czy łuszczyca, mogą być bardziej podatne na infekcje wirusowe, w tym na rozwój kurzajek. Ważne jest, aby być świadomym dróg przenoszenia wirusa i stosować odpowiednie środki zapobiegawcze, aby zminimalizować ryzyko zakażenia, zwłaszcza w miejscach publicznych i w przypadku posiadania otwartych ran na skórze.
Co można zrobić dla ochrony przed kurzajkami i ich rozprzestrzenianiem?
Ochrona przed kurzajkami, choć nie zawsze stuprocentowa, opiera się głównie na higienie i unikaniu sytuacji sprzyjających zakażeniu wirusem HPV. Podstawą jest dbanie o czystość skóry i unikanie kontaktu z potencjalnie zainfekowanymi powierzchniami. W miejscach publicznych, takich jak baseny, siłownie czy sauny, warto nosić klapki lub inne obuwie ochronne, aby zapobiec bezpośredniemu kontaktowi stóp z podłożem. Po skorzystaniu z takich miejsc należy dokładnie umyć i osuszyć skórę, zwłaszcza stopy.
Unikanie dzielenia się osobistymi przedmiotami, takimi jak ręczniki, golarki czy obuwie, jest kolejnym ważnym krokiem w zapobieganiu rozprzestrzenianiu się wirusa. Jeśli zauważysz u siebie kurzajki, staraj się ich nie dotykać, nie drapać ani nie próbować samodzielnie usuwać, ponieważ może to prowadzić do ich rozsiania po skórze lub zarażenia innych osób. W przypadku dzieci warto edukować je o zasadach higieny i o tym, dlaczego nie należy dotykać obcych zmian skórnych.
Wzmocnienie układu odpornościowego odgrywa kluczową rolę w naturalnej obronie organizmu przed wirusami, w tym HPV. Zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu – to wszystko przyczynia się do silniejszego systemu immunologicznego, który jest w stanie skuteczniej zwalczać infekcje. Warto również pamiętać o pielęgnacji skóry, utrzymywaniu jej nawilżonej i chronieniu przed uszkodzeniami, co utrudnia wirusom wnikanie do organizmu.
Jakie są dostępne metody leczenia kurzajek i od czego zależy wybór?
Leczenie kurzajek może być prowadzone na różne sposoby, a wybór metody zależy od wielu czynników, takich jak rodzaj, wielkość, lokalizacja kurzajki, a także od indywidualnej odpowiedzi organizmu pacjenta na terapię. Czasami, szczególnie u dzieci, kurzajki mogą ustąpić samoistnie w ciągu kilku miesięcy lub lat, ponieważ układ odpornościowy zwalcza wirusa. Jednak w wielu przypadkach, ze względu na dyskomfort, ból lub względy estetyczne, konieczne jest podjęcie leczenia.
Jedną z popularnych metod jest krioterapia, czyli zamrażanie kurzajek ciekłym azotem. Zabieg ten powoduje zniszczenie komórek brodawki, a po kilku dniach skóra wraz z kurzajką odpada. Kolejną opcją jest leczenie miejscowe za pomocą preparatów zawierających kwas salicylowy lub inne substancje keratolityczne, które stopniowo złuszczają naskórek i niszczą brodawkę. Dostępne są również preparaty na bazie łagodniejszych kwasów, które można stosować samodzielnie w domu.
Inne metody leczenia obejmują elektrokoagulację (wypalanie kurzajki prądem), laseroterapię, a w przypadku uporczywych lub rozległych zmian, nawet chirurgiczne wycięcie. W niektórych przypadkach lekarz może zalecić leczenie ogólne, na przykład immunoterapię, która ma na celu pobudzenie układu odpornościowego do walki z wirusem. Ważne jest, aby terapię prowadził lekarz specjalista, który oceni sytuację i dobierze najbezpieczniejszą i najskuteczniejszą metodę leczenia, minimalizując ryzyko powikłań i nawrotów.