Leczenie kanałowe, znane również jako endodoncja, jest procedurą ratującą zęby, która pozwala zachować naturalny uzębienie nawet w przypadku zaawansowanego stanu zapalnego miazgi. Jednakże, istnieją pewne sytuacje, w których nawet zaawansowana technologia i doświadczenie endodonty mogą okazać się niewystarczające do uratowania zęba. Zrozumienie tych ograniczeń jest kluczowe dla pacjentów, aby mogli podejmować świadome decyzje dotyczące swojego zdrowia jamy ustnej i uniknąć niepotrzebnych procedur. Kwestia, kiedy jest za późno na leczenie kanałowe, nie jest jednoznaczna i zależy od wielu czynników diagnostycznych i rokowniczych.
Głównym celem leczenia kanałowego jest usunięcie zainfekowanej lub martwej miazgi z wnętrza zęba, dezynfekcja systemu kanałów korzeniowych, a następnie ich szczelne wypełnienie. Pozwala to na wyeliminowanie bólu, zatrzymanie postępu infekcji i zapobieżenie dalszym komplikacjom, takim jak utrata kości wokół zęba. Jednakże, jeżeli proces chorobowy jest zbyt zaawansowany, struktura zęba uległa znacznemu osłabieniu, lub istnieją inne czynniki anatomiczne i patologiczne, leczenie kanałowe może nie przynieść oczekiwanych rezultatów lub wręcz nie być wskazane. W takich przypadkach ekstrakcja zęba może być jedynym racjonalnym rozwiązaniem.
Decyzja o tym, czy leczenie kanałowe jest nadal możliwe, opiera się na kompleksowej ocenie stanu zęba. Obejmuje ona szczegółowy wywiad z pacjentem, badanie kliniczne, a przede wszystkim analizę zdjęć rentgenowskich, w tym często tomografii komputerowej (CBCT). Te narzędzia diagnostyczne pozwalają dentyście ocenić stopień zniszczenia korony zęba, stan kości wokół wierzchołka korzenia, obecność perforacji, pęknięć czy rozległych zmian zapalnych. Im więcej informacji uzyskamy na temat stanu zęba i otaczających go tkanek, tym trafniejsza będzie diagnoza i prognoza leczenia.
Z jakich powodów leczenie kanałowe może okazać się niemożliwe do przeprowadzenia?
Istnieje szereg specyficznych sytuacji klinicznych, które mogą uniemożliwić skuteczne przeprowadzenie leczenia kanałowego. Jednym z najczęściej spotykanych problemów jest znacząca utrata struktury korony zęba. Jeśli ząb jest tak zniszczony przez próchnicę, uraz lub wcześniejsze leczenie, że nie pozostaje wystarczająca ilość tkanki do odbudowy po leczeniu endodontycznym, jego zachowanie może być nieopłacalne. Nawet jeśli uda się oczyścić i wypełnić kanały korzeniowe, odbudowa korony może być niemożliwa lub bardzo trudna, co czyni ząb podatnym na złamanie i dalsze komplikacje.
Innym poważnym przeciwwskazaniem są pęknięcia lub złamania korzenia zęba. Jeśli pęknięcie przebiega pionowo wzdłuż korzenia lub rozciąga się na jego powierzchnię, często prowadzi do nieszczelności systemu kanałów korzeniowych i penetracji bakterii. W takich przypadkach leczenie kanałowe zazwyczaj nie przynosi długoterminowych rezultatów, a bakterie mogą nadal namnażać się w szczelinie, prowadząc do zapalenia kości i innych struktur. Wczesne wykrycie pęknięć, często dzięki nowoczesnym metodom diagnostycznym jak mikroskop zabiegowy i CBCT, jest kluczowe dla określenia dalszych kroków. Czasami możliwe jest nawet leczenie pęknięć, jeśli są one zlokalizowane w odpowiednim miejscu i nie są zbyt rozległe, jednak najczęściej stanowią one wskazanie do ekstrakcji.
Kolejnym istotnym czynnikiem jest obecność rozległych zmian zapalnych w tkankach okołowierzchołkowych, które doprowadziły do znacznej utraty kości. Jeżeli proces zapalny jest chroniczny i długotrwały, może spowodować resorpcję (zanik) kości wokół wierzchołka korzenia. W skrajnych przypadkach, gdy utrata kości jest bardzo duża, nawet skuteczne leczenie kanałowe może nie wystarczyć do regeneracji tkanki kostnej i stabilnego osadzenia zęba. Czasem konieczne jest również uwzględnienie anatomii korzenia, np. znaczne zakrzywienia, wąskie kanały, obecność dodatkowych kanałów, które mogą znacząco utrudnić lub uniemożliwić dokładne oczyszczenie i wypełnienie systemu korzeniowego.
Dla jakich pacjentów leczenie kanałowe może nie przynieść oczekiwanych rezultatów?
Kolejnym aspektem, który może wpłynąć na powodzenie leczenia, jest stan ogólny pacjenta oraz jego układ odpornościowy. Osoby z osłabioną odpornością, cierpiące na choroby przewlekłe, takie jak cukrzyca, lub przyjmujące leki immunosupresyjne, mogą mieć gorszą zdolność do regeneracji tkanek i zwalczania infekcji. W takich przypadkach proces gojenia może przebiegać wolniej, a ryzyko powikłań i niepowodzenia leczenia jest wyższe. Ważne jest, aby dentysta był świadomy wszelkich schorzeń ogólnoustrojowych pacjenta, które mogą mieć wpływ na przebieg leczenia stomatologicznego.
Nie bez znaczenia jest również stan higieny jamy ustnej pacjenta oraz jego współpraca z zespołem terapeutycznym. Niewłaściwa higiena po leczeniu kanałowym może prowadzić do ponownego zakażenia systemu kanałów korzeniowych, co skutkuje niepowodzeniem terapii. Z tego powodu niezwykle ważne jest przestrzeganie zaleceń dentysty dotyczących higieny jamy ustnej, regularnych wizyt kontrolnych oraz ewentualnych dodatkowych zabiegów, takich jak profesjonalne czyszczenie zębów. Brak współpracy pacjenta może znacząco obniżyć szanse na długoterminowy sukces leczenia kanałowego.
Kiedy jest za późno na leczenie kanałowe zęba po urazie?
Urazy zębów, niezależnie od tego, czy są wynikiem wypadku, upadku czy uderzenia, stanowią jedno z najczęstszych wskazań do leczenia kanałowego. Jednakże, w zależności od rodzaju i nasilenia urazu, może nadejść moment, kiedy dalsze leczenie endodontyczne nie będzie już wskazane. Kluczowe znaczenie ma tutaj ocena stopnia uszkodzenia zęba, w tym obecności pęknięć lub złamań korony i korzenia. Jeśli po urazie doszło do całkowitego złamania korony zęba, pozostawiając jedynie niewielki fragment korzenia, odbudowa zęba może być niemożliwa, nawet jeśli miazga jest jeszcze żywa. W takich sytuacjach ekstrakcja jest często jedynym rozwiązaniem.
Szczególnie niekorzystna jest sytuacja, gdy uraz spowodował złamanie korzenia zęba. Pionowe pęknięcia korzenia, szczególnie te sięgające wierzchołka, zazwyczaj oznaczają, że ząb nie nadaje się do leczenia kanałowego. Nawet jeśli uda się oczyścić i wypełnić kanał, pęknięcie będzie stanowiło drogę dla bakterii do wnikania w tkanki okołowierzchołkowe, co prowadzi do stanu zapalnego i utraty kości. W przypadku złamania korzenia, dentysta musi dokładnie ocenić jego lokalizację i przebieg, często przy użyciu tomografii komputerowej, aby podjąć decyzję o dalszym postępowaniu. Niestety, w większości przypadków rozległe złamania korzenia kończą się koniecznością ekstrakcji zęba.
Kolejnym czynnikiem, który może wpłynąć na rokowanie po urazie, jest stopień uszkodzenia aparatu zawieszeniowego zęba, czyli struktur utrzymujących ząb w zębodole. Silne wybicie zęba, przemieszczenie go z pierwotnego położenia lub nawet całkowite wyrwanie, może prowadzić do uszkodzenia więzadeł przyzębnych. Nawet jeśli uda się ząb prawidłowo osadzić i przeprowadzić leczenie kanałowe, długoterminowy sukces może być zagrożony, jeśli tkanki podtrzymujące uległy znacznemu uszkodzeniu. W takich sytuacjach konieczne są częste kontrole i ocena stabilności zęba. Czasami, mimo prób zachowania zęba, jego dalsze utrzymanie w łuku zębowym może okazać się niemożliwe.
Kiedy za późno na leczenie kanałowe w kontekście utraty kości przyzębnej?
Utrata kości przyzębnej, będąca głównym objawem zaawansowanej choroby przyzębia (paradontozy), stanowi jedno z najpoważniejszych wyzwań w leczeniu endodontycznym, a czasem wręcz uniemożliwia przeprowadzenie procedury. Kiedy mamy do czynienia z rozległym zanikiem kości wokół zęba, jego stabilność w zębodole jest znacząco osłabiona. Nawet jeśli uda się skutecznie oczyścić i wypełnić system kanałów korzeniowych, ząb może pozostać ruchomy i podatny na dalsze przemieszczanie się, co w konsekwencji prowadzi do jego utraty. Z tego powodu przed podjęciem decyzji o leczeniu kanałowym, dentysta musi ocenić stan przyzębia.
Rozległe zmiany zapalne w tkankach okołowierzchołkowych, które doprowadziły do znacznej utraty kości, mogą wymagać dodatkowych procedur chirurgicznych, takich jak resekcja wierzchołka korzenia z jednoczesnym zabiegiem regeneracyjnym. Jednakże, jeżeli utrata kości jest bardzo zaawansowana, a ząb jest mocno rozchwiany, nawet takie interwencje mogą nie przynieść oczekiwanych rezultatów. W takich sytuacjach, priorytetem staje się stabilizacja całego łuku zębowego i leczenie choroby przyzębnej, co może wiązać się z koniecznością usunięcia zębów, które stanowią źródło infekcji i dodatkowo obciążają pozostałe tkanki.
Należy również pamiętać, że leczenie kanałowe, choć ma na celu ratowanie zęba, może czasem pogorszyć stan przyzębia, jeśli nie zostanie przeprowadzone z należytą starannością. Niewłaściwe wypełnienie kanałów, pozostawienie resztek miazgi lub niedostateczna dezynfekcja mogą prowadzić do dalszego rozwoju stanu zapalnego w tkankach okołowierzchołkowych, co z kolei może przyspieszyć proces utraty kości. Dlatego tak ważne jest, aby pacjenci z chorobami przyzębnych konsultowali się ze specjalistą endodontą, który ma doświadczenie w leczeniu skomplikowanych przypadków i potrafi ocenić wszystkie ryzyka związane z leczeniem endodontycznym w kontekście istniejących problemów przyzębnych.
Czy istnieją alternatywne metody dla leczenia kanałowego gdy jest za późno?
Gdy stomatolog oceni, że leczenie kanałowe zęba nie jest już możliwe lub nie przyniesie oczekiwanych rezultatów, pacjentowi często pozostaje tylko jedna główna alternatywa – ekstrakcja zęba. Jest to zabieg usunięcia zęba z jego naturalnego miejsca w zębodole. Decyzja o ekstrakcji jest zazwyczaj podejmowana, gdy inne metody leczenia, w tym leczenie kanałowe, zostały uznane za nieskuteczne lub nieopłacalne ze względu na stopień zniszczenia zęba, rozległość infekcji, obecność pęknięć korzenia lub znaczną utratę kości.
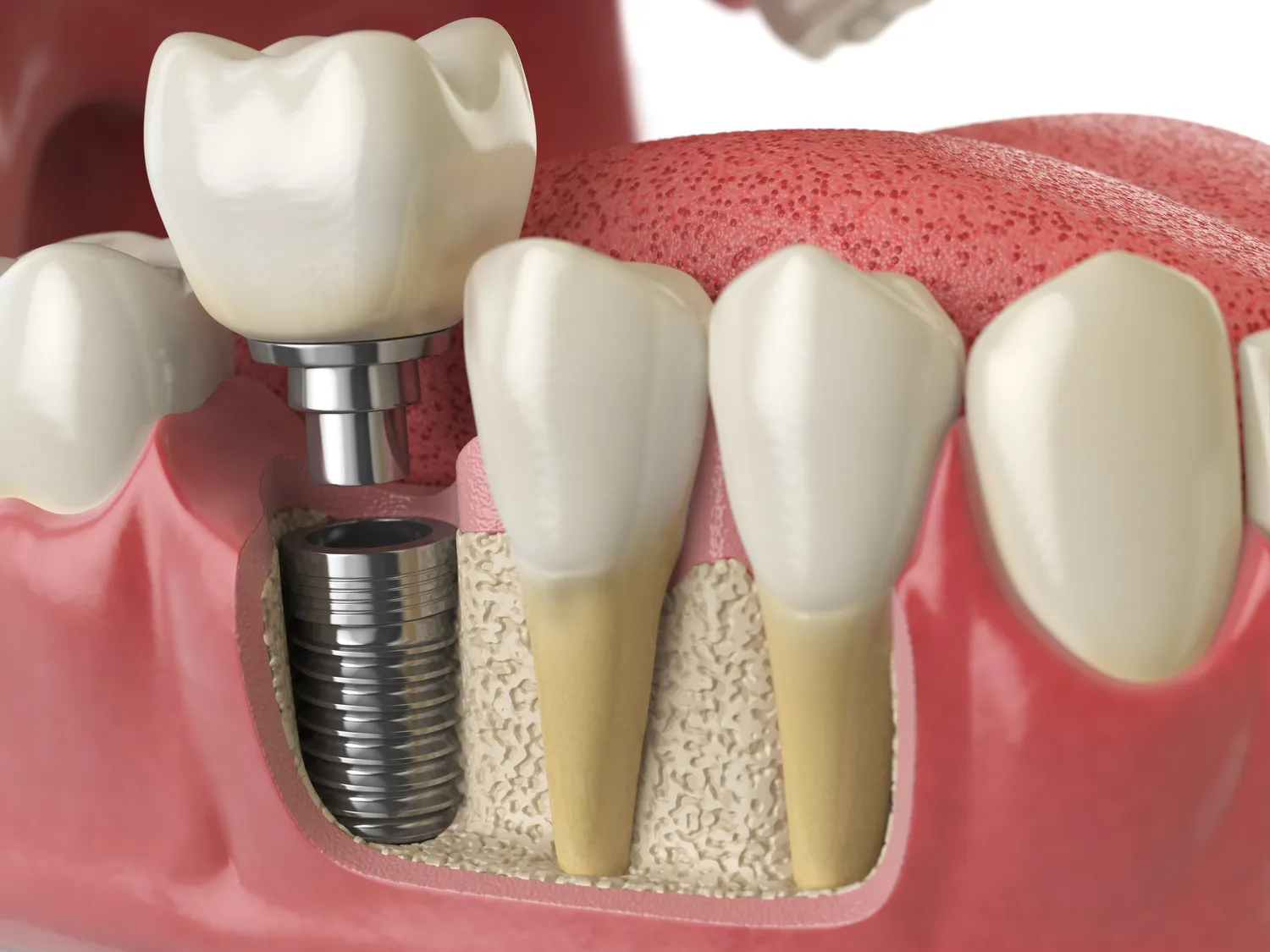
Po ekstrakcji zęba pojawia się kolejne pytanie, jak uzupełnić powstały ubytek. Istnieje kilka opcji, które pozwalają przywrócić funkcjonalność i estetykę uzębienia. Najczęściej stosowanymi metodami są: implanty stomatologiczne, mosty protetyczne oraz protezy ruchome. Implanty są najnowocześniejszym i najbardziej zbliżonym do naturalnych zębów rozwiązaniem. Polegają na wszczepieniu tytanowego implantu bezpośrednio w kość szczęki lub żuchwy, który następnie służy jako podstawa dla korony protetycznej. Mosty protetyczne wymagają oszlifowania sąsiednich zębów, które stają się filarami dla sztucznego zęba. Protezy ruchome, choć często tańsze, są mniej komfortowe i mogą wpływać na funkcje żucia i mowy.
Wybór najlepszej metody uzupełnienia braku zębowego zależy od wielu czynników, takich jak stan pozostałych zębów i dziąseł, ilość i jakość tkanki kostnej, ogólny stan zdrowia pacjenta oraz jego oczekiwania. Zawsze warto skonsultować się ze stomatologiem lub protetykiem stomatologicznym, aby omówić wszystkie dostępne opcje i wybrać rozwiązanie, które będzie najlepiej dopasowane do indywidualnych potrzeb pacjenta. Pamiętajmy, że utrata nawet jednego zęba może mieć negatywny wpływ na całą jamę ustną, prowadząc do przesuwania się pozostałych zębów, problemów ze zgryzem czy trudności w żuciu, dlatego tak ważne jest odpowiednie uzupełnienie powstałego braku.