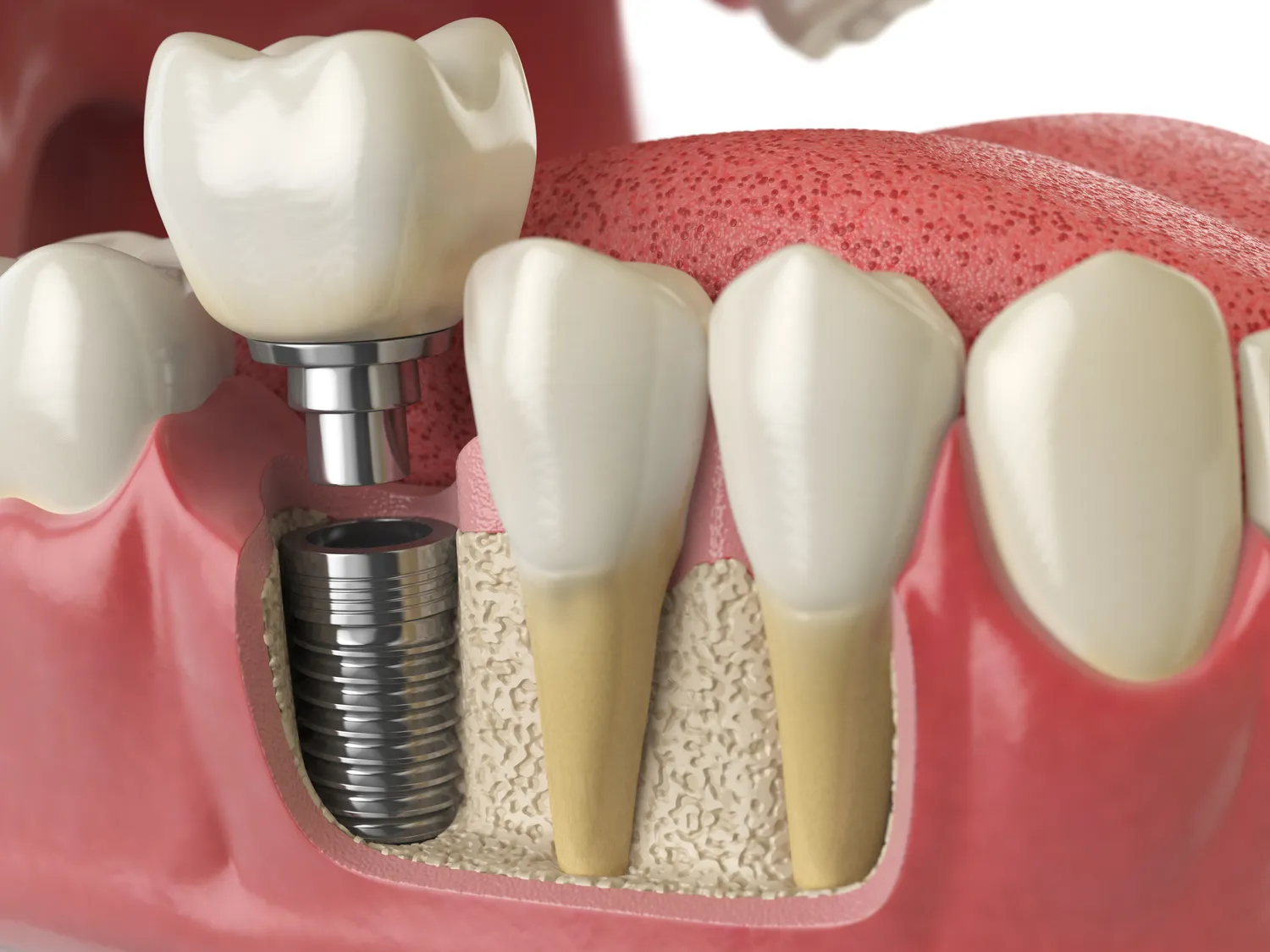
Implanty zębów to nowoczesne i skuteczne rozwiązanie problemu utraty uzębienia, które pozwala przywrócić pełną funkcjonalność oraz estetykę uśmiechu. Choć procedura ta jest bezpieczna i cieszy się dużą popularnością, istnieją pewne sytuacje, w których jej przeprowadzenie może być niemożliwe lub wiązać się ze znacznym ryzykiem. Zrozumienie tych ograniczeń jest kluczowe dla pacjentów rozważających wszczepienie implantów.
Przeciwwskazania do wszczepienia implantów można podzielić na dwie główne kategorie: bezwzględne i względne. Bezwzględne oznaczają, że zabieg jest absolutnie niewskazany, podczas gdy względne mogą być pokonane dzięki odpowiedniemu leczeniu lub modyfikacjom procedury. W obu przypadkach decyzja o implantacji powinna być poprzedzona szczegółową diagnostyką i konsultacją ze specjalistą stomatologiem, często w porozumieniu z innymi lekarzami.
Ignorowanie przeciwwskazań może prowadzić do poważnych komplikacji, takich jak odrzucenie implantu, infekcje, problemy z gojeniem, a nawet utrata kości. Dlatego tak ważne jest, aby pacjent przedstawił lekarzowi pełną historię medyczną i stomatologiczną, a lekarz przeprowadził dokładne badania, które pozwolą na bezpieczne i skuteczne przeprowadzenie całego procesu leczenia.
Szczegółowe rozważania dotyczące przeciwwskazań do implantów zębów
Decyzja o wszczepieniu implantu zębowego wymaga starannego rozważenia potencjalnych ryzyk i przeciwwskazań. Proces ten nie jest uniwersalny i wymaga indywidualnego podejścia do każdego pacjenta. Lekarz stomatolog, analizując stan zdrowia pacjenta, musi wziąć pod uwagę szereg czynników, które mogą wpłynąć na powodzenie zabiegu i długoterminową stabilność implantu. Prawidłowa ocena stanu zdrowia jest fundamentem bezpiecznej implantacji.
Wśród najczęściej wymienianych przeciwwskazań znajdują się choroby ogólnoustrojowe, które mogą wpływać na proces gojenia się ran i ogólną zdolność organizmu do regeneracji. Należą do nich przede wszystkim niekontrolowana cukrzyca, choroby sercowo-naczyniowe, niedobory odporności czy choroby autoimmunologiczne. W takich przypadkach, nawet jeśli implantacja jest technicznie możliwa, proces rekonwalescencji może być znacznie utrudniony, a ryzyko powikłań zwiększone.
Kolejnym istotnym aspektem są choroby przyzębia, czyli schorzenia obejmujące tkanki otaczające ząb. Nieleczona paradontoza może prowadzić do utraty kości szczęki, co jest kluczowym elementem utrzymującym implant. Zanim dojdzie do wszczepienia implantu, konieczne jest wyleczenie stanów zapalnych i ustabilizowanie stanu przyzębia. W przeciwnym razie implant może nie uzyskać odpowiedniego podparcia i ulec utracie.
Niektóre schorzenia ogólnoustrojowe jako przeciwwskazania do implantów zębów
Niektóre choroby ogólnoustrojowe stanowią poważne przeszkody w procesie implantacji zębów, wymagając szczególnej ostrożności lub całkowitego wykluczenia procedury. Kluczowe jest tutaj zrozumienie, jak dany stan chorobowy wpływa na zdolność organizmu do regeneracji, gojenia się ran oraz jego reakcję na obecność ciała obcego, jakim jest implant.
Niekontrolowana cukrzyca jest jednym z najczęstszych przeciwwskazań. Wysoki poziom cukru we krwi negatywnie wpływa na mikrokrążenie i proces gojenia się tkanek, co zwiększa ryzyko infekcji i utrudnia prawidłowe zrastanie się implantu z kością (osteointegrację). W przypadku pacjentów z cukrzycą, stabilny poziom glukozy we krwi, osiągnięty dzięki odpowiedniemu leczeniu i diecie, jest warunkiem koniecznym do rozważenia implantacji.
Choroby sercowo-naczyniowe, takie jak niewydolność serca, przebyty zawał serca czy nadciśnienie tętnicze, również mogą stanowić przeciwwskazanie. Pacjenci przyjmujący leki przeciwzakrzepowe (np. warfarynę) wymagają ścisłej współpracy z kardiologiem w celu czasowego odstawienia lub zmiany leków przed zabiegiem, aby zminimalizować ryzyko krwawienia. W niektórych przypadkach, rozległe zabiegi chirurgiczne, jakim jest wszczepienie implantu, mogą być zbyt obciążające dla układu krążenia.
Niedobory odporności, wywołane przez choroby takie jak HIV/AIDS, białaczka, czy też w wyniku terapii immunosupresyjnej po przeszczepach narządów, znacząco obniżają zdolność organizmu do walki z infekcjami. Implanty zębów, jako ciała obce, mogą stanowić potencjalne ognisko zakażenia, a osłabiony układ odpornościowy nie poradzi sobie z jego zwalczaniem, prowadząc do powikłań.
Choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń, mogą wpływać na procesy zapalne w organizmie i utrudniać gojenie. Terapia sterydami, często stosowana w leczeniu tych schorzeń, dodatkowo osłabia układ odpornościowy i spowalnia regenerację tkanek. W takich przypadkach konieczna jest konsultacja z lekarzem prowadzącym i ocena ryzyka.
Problemy w jamie ustnej jako główne przeciwwskazania do implantów zębów
Zdrowie jamy ustnej jest absolutnie fundamentalne dla powodzenia zabiegu wszczepienia implantów zębowych. Stan zapalny, niedostateczna higiena, czy brak odpowiedniej ilości tkanki kostnej stanowią jedne z najczęstszych i najpoważniejszych przeciwwskazań, które muszą zostać wyeliminowane przed przystąpieniem do implantacji.
Choroby przyzębia, takie jak zapalenie dziąseł (gingivitis) i paradontoza (periodontitis), są kluczowym problemem. Paradontoza prowadzi do destrukcji kości szczęki i żuchwy, która stanowi podstawę dla implantu. Brak wystarczającej ilości zdrowej kości uniemożliwia prawidłowe osadzenie implantu i jego stabilizację. Dlatego też, przed wszczepieniem implantów, konieczne jest kompleksowe leczenie chorób przyzębia, profesjonalne czyszczenie zębów i poprawa higieny jamy ustnej.
Niewystarczająca ilość kości, nawet bez czynników zapalnych, jest częstym przeciwwskazaniem. Utrata zęba, zwłaszcza długotrwała, prowadzi do zaniku kości w miejscu utraconego uzębienia na skutek braku stymulacji. Aby implant mógł zostać stabilnie umieszczony, potrzebna jest odpowiednia wysokość i szerokość kości. W przypadkach znacznego zaniku, konieczne może być przeprowadzenie zabiegów regeneracyjnych kości, takich jak sterowana regeneracja kości (GBR) lub podniesienie dna zatoki szczękowej (sinus lift), które są dodatkowymi etapami leczenia i wiążą się z dodatkowym czasem rekonwalescencji.
Aktywne stany zapalne w jamie ustnej, takie jak ropnie okołowierzchołkowe, zapalenie kości czy źle leczone kanałowo zęby, muszą zostać całkowicie wyleczone przed implantacją. Infekcja bakteryjna w okolicy planowanego wszczepienia implantu może prowadzić do jego odrzucenia i poważnych powikłań.
Zgrzytanie zębami (bruksizm) jest kolejnym istotnym czynnikiem. Nadmierne siły żucia generowane podczas zgrzytania mogą prowadzić do obciążenia implantu i jego uszkodzenia lub utraty. W przypadku pacjentów cierpiących na bruksizm, przed implantacją może być konieczne zastosowanie terapii behawioralnej lub noszenie specjalnych ochraniaczy na noc, aby zminimalizować nacisk na implanty.
Nadużywanie alkoholu i palenie tytoniu jako czynniki ryzyka przy implantach zębów
Styl życia pacjenta odgrywa znaczącą rolę w procesie gojenia i długoterminowym sukcesie implantacji zębów. Nadużywanie alkoholu oraz palenie tytoniu to dwa kluczowe czynniki, które mogą stanowić poważne przeciwwskazania lub znacząco zwiększyć ryzyko powikłań.
Palenie papierosów jest jednym z najbardziej negatywnych czynników wpływających na powodzenie implantacji. Nikotyna zawarta w dymie tytoniowym prowadzi do zwężenia naczyń krwionośnych, co znacząco ogranicza dopływ tlenu i składników odżywczych do tkanek. To z kolei upośledza proces gojenia się ran, spowalnia osteointegrację implantu z kością i zwiększa ryzyko infekcji oraz odrzucenia implantu. Badania naukowe wielokrotnie potwierdziły, że palacze mają znacznie niższy wskaźnik sukcesu implantacji w porównaniu do osób niepalących. Lekarze często zalecają pacjentom rzucenie palenia na kilka tygodni przed zabiegiem i utrzymanie abstynencji przez okres gojenia, a nawet długoterminowo.
Nadużywanie alkoholu, zwłaszcza w dłuższej perspektywie, również ma negatywny wpływ na zdrowie ogólne i procesy regeneracyjne organizmu. Alkohol osłabia układ odpornościowy, co zwiększa podatność na infekcje. Może również wpływać na krzepliwość krwi i proces gojenia. Pacjenci nadużywający alkoholu mogą mieć trudności z utrzymaniem odpowiedniej higieny jamy ustnej, co dodatkowo zwiększa ryzyko powikłań po zabiegu implantacji. Z tego powodu, zaleca się ograniczenie spożycia alkoholu lub całkowitą abstynencję na okres okołooperacyjny.
Połączenie palenia tytoniu i nadużywania alkoholu potęguje negatywne skutki. Oba te czynniki znacząco obniżają szansę na sukces implantacji i mogą prowadzić do poważnych komplikacji, wymagających usunięcia implantu i ponownego leczenia. Dlatego tak ważne jest, aby pacjenci byli świadomi tych ryzyk i podejmowali działania w celu poprawy swojego stylu życia przed przystąpieniem do leczenia implantologicznego.
Określone grupy pacjentów i ich przeciwwskazania do implantów zębów
Niektóre grupy pacjentów, ze względu na swój wiek, przyjmowane leki lub specyficzne nawyki, mogą napotykać na dodatkowe przeciwwskazania do wszczepienia implantów zębowych. Dokładna analiza indywidualnej sytuacji pacjenta jest kluczowa dla bezpiecznego przeprowadzenia zabiegu.
Pacjenci w podeszłym wieku zazwyczaj nie są dyskwalifikowani z powodu samego wieku. Kluczowe jest jednak ich ogólne zdrowie ogólnoustrojowe oraz obecność chorób przewlekłych, które mogą wpływać na proces gojenia i tolerancję zabiegu chirurgicznego. W przypadku pacjentów w podeszłym wieku, lekarz może zalecić bardziej szczegółowe badania i konsultacje z innymi specjalistami.
Pacjenci przyjmujący niektóre leki mogą stanowić grupę ryzyka. Szczególną uwagę należy zwrócić na leki wpływające na metabolizm kostny, takie jak bisfosfoniany, stosowane w leczeniu osteoporozy. W niektórych przypadkach, zwłaszcza po długotrwałej terapii bisfosfonianami, może wystąpić ryzyko martwicy kości szczęki lub żuchwy (osteonekroza), co jest poważnym powikłaniem. Decyzja o implantacji w takich sytuacjach powinna być podejmowana indywidualnie, po konsultacji z lekarzem prowadzącym terapię bisfosfonianami.
Osoby uzależnione od narkotyków często mają problemy z higieną jamy ustnej, niedożywienie i obniżoną odporność, co czyni ich kandydatami o podwyższonym ryzyku niepowodzenia implantacji. W tych przypadkach, leczenie implantologiczne powinno być rozważane dopiero po całkowitym wyjściu z nałogu i poprawie ogólnego stanu zdrowia.
Ciąża stanowi względne przeciwwskazanie do implantacji. Chociaż sam zabieg nie jest bezpośrednio szkodliwy dla płodu, zazwyczaj zaleca się odłożenie go do okresu po porodzie, zwłaszcza jeśli wymaga on stosowania środków znieczulających lub leków przeciwbólowych, które mogą być niewskazane w ciąży. Planowanie zabiegu implantacji przed zajściem w ciążę jest zawsze najlepszym rozwiązaniem.
Kiedy potrzebna jest konsultacja z innymi specjalistami przed implantami zębów
Proces planowania i wykonania zabiegu implantacji zębowej często wymaga interdyscyplinarnego podejścia. W przypadkach, gdy pacjent cierpi na choroby ogólnoustrojowe lub ma specyficzne potrzeby, kluczowe jest zaangażowanie innych specjalistów medycznych.
Pacjenci z niekontrolowaną cukrzycą powinni przejść szczegółową konsultację z diabetologiem. Celem jest osiągnięcie stabilnego poziomu glukozy we krwi, co jest warunkiem koniecznym do bezpiecznego przeprowadzenia zabiegu i prawidłowego gojenia. Diabetolog może pomóc w optymalizacji terapii cukrzycy przed i po implantacji.
Osoby z chorobami sercowo-naczyniowymi, które przyjmują leki przeciwzakrzepowe, muszą skonsultować się z kardiologiem. Kardiolog oceni ryzyko związane z ewentualną zmianą lub czasowym odstawieniem leków przeciwzakrzepowych i wyda zalecenia dotyczące bezpieczeństwa pacjenta podczas zabiegu.
Pacjenci z chorobami autoimmunologicznymi lub innymi schorzeniami wymagającymi długotrwałej terapii sterydowej powinni uzyskać opinię lekarza prowadzącego. Lekarz ten oceni wpływ choroby i stosowanego leczenia na proces gojenia oraz zdolność organizmu do regeneracji, a także zaproponuje ewentualne modyfikacje terapii.
W przypadku pacjentów z problemami endokrynologicznymi, takimi jak choroby tarczycy, konieczna może być konsultacja z endokrynologiem. Nieprawidłowe funkcjonowanie tarczycy może wpływać na metabolizm kostny i ogólny stan zdrowia, co ma znaczenie dla powodzenia implantacji.
Ważne jest, aby lekarz implantolog otrzymał pełną dokumentację medyczną pacjenta i miał dostęp do wyników badań, które potwierdzą jego stan zdrowia. Taka współpraca między różnymi specjalistami zapewnia kompleksowe podejście do pacjenta i minimalizuje ryzyko wystąpienia nieprzewidzianych komplikacji.