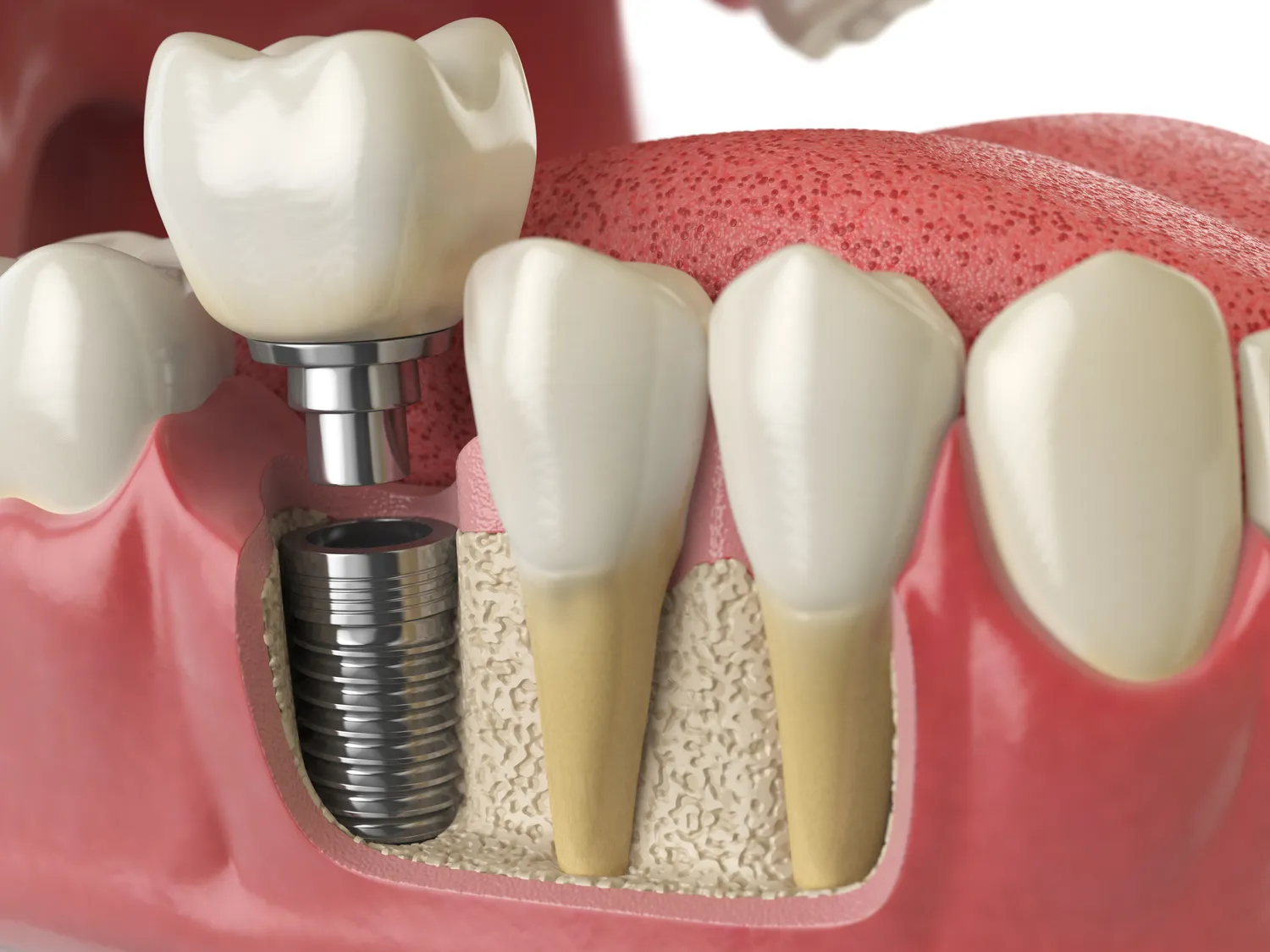
Implanty stomatologiczne to nowoczesne i skuteczne rozwiązanie problemu utraty zębów, oferujące naturalny wygląd, komfort użytkowania i trwałość porównywalną z naturalnymi zębami. Procedura wszczepienia implantu, choć powszechnie uważana za bezpieczną, nie jest jednak pozbawiona przeciwwskazań. Istnieją pewne stany zdrowotne, choroby oraz czynniki stylu życia, które mogą znacząco zwiększyć ryzyko niepowodzenia zabiegu, powikłań pooperacyjnych, a nawet zagrozić zdrowiu pacjenta. Zrozumienie tych potencjalnych ograniczeń jest kluczowe dla podjęcia świadomej decyzji o poddaniu się leczeniu implantologicznemu. Ignorowanie implanty przeciwwskazania może prowadzić do bolesnych konsekwencji i konieczności ponoszenia dodatkowych kosztów leczenia.
Celem tego artykułu jest kompleksowe przedstawienie sytuacji, w których implanty stomatologiczne mogą nie być zalecane lub wymagać szczególnej ostrożności. Skupimy się na szczegółowym omówieniu schorzeń ogólnoustrojowych, problemów z jamą ustną, a także innych czynników, które lekarz implantolog powinien wziąć pod uwagę przed przystąpieniem do kwalifikacji pacjenta. Dowiemy się, jak ważne jest dokładne badanie stanu zdrowia, rozmowa z lekarzem oraz potencjalne przygotowanie do zabiegu, jeśli istnieją jakiekolwiek wątpliwości dotyczące bezpieczeństwa i powodzenia terapii implantologicznej. Pamiętaj, że zdrowie jest najważniejsze, a wybór odpowiedniej metody odbudowy uzębienia powinien być zawsze przemyślany i oparty na rzetelnej wiedzy.
Choroby ogólnoustrojowe jako istotne implanty przeciwwskazania
Stan zdrowia ogólnego pacjenta odgrywa fundamentalną rolę w procesie gojenia po zabiegu implantacji. Niektóre choroby przewlekłe mogą znacząco wpływać na zdolność organizmu do regeneracji tkanki kostnej i przyzębia, co jest kluczowe dla stabilnego osadzenia implantu. Niewyrównane choroby metaboliczne, takie jak niekontrolowana cukrzyca, mogą prowadzić do upośledzenia krążenia i funkcji układu odpornościowego, co zwiększa ryzyko infekcji i spowalnia proces gojenia się rany pooperacyjnej. W przypadku cukrzycy kluczowe jest utrzymanie poziomu glukozy we krwi w zalecanych przez lekarza normach, a sam zabieg może wymagać odpowiedniego przygotowania i ścisłego nadzoru medycznego.
Choroby sercowo-naczyniowe, w tym nadciśnienie tętnicze, choroby niedokrwienne serca czy przebyte zawały, również mogą stanowić przeciwwskazanie do wszczepienia implantu, zwłaszcza jeśli wymagają przyjmowania leków rozrzedzających krew. W takich przypadkach istnieje zwiększone ryzyko krwawienia podczas zabiegu i po nim. Konieczna jest ścisła współpraca z kardiologiem i ewentualne dostosowanie farmakoterapii przed i po zabiegu. Inne schorzenia, takie jak choroby autoimmunologiczne (np. reumatoidalne zapalenie stawów, toczeń), mogą wpływać na procesy zapalne w organizmie i negatywnie wpływać na integrację implantu z kością. Osteoporoza, szczególnie jeśli jest leczona bisfosfonianami, wymaga szczególnej uwagi, ponieważ niektóre leki stosowane w jej terapii mogą zwiększać ryzyko martwicy kości szczęki lub żuchwy po zabiegach chirurgicznych w obrębie jamy ustnej.
W przypadku chorób nowotworowych, szczególnie tych leczonych radioterapią lub chemioterapią w obrębie głowy i szyi, tkanki kostne i miękkie mogą być uszkodzone i gorzej ukrwione, co znacząco utrudnia proces gojenia i zwiększa ryzyko powikłań. Decyzja o implantacji w takich przypadkach jest zawsze podejmowana indywidualnie, po konsultacji z onkologiem i dokładnej ocenie stanu pacjenta. Schorzenia hematologiczne, takie jak zaburzenia krzepnięcia krwi czy obniżona odporność, również wymagają szczególnej ostrożności i często dyskwalifikują pacjenta z leczenia implantologicznego.
Problemy stomatologiczne dyskwalifikujące od implantów stomatologicznych
Nawet jeśli ogólny stan zdrowia pacjenta jest dobry, istnieją pewne problemy specyficzne dla jamy ustnej, które mogą uniemożliwić przeprowadzenie zabiegu implantacji lub znacząco zwiększyć ryzyko jego niepowodzenia. Niewystarczająca ilość lub jakość tkanki kostnej w miejscu planowanego wszczepienia implantu jest jednym z najczęstszych ograniczeń. Utrata zębów, szczególnie przez dłuższy czas, prowadzi do zaniku kości szczęki lub żuchwy w wyniku braku stymulacji. W takich przypadkach, przed wszczepieniem implantu, konieczne może być przeprowadzenie procedury regeneracji kości, takiej jak sterowana regeneracja kości (GBR) lub podniesienie dna zatoki szczękowej (sinus lift).
Zaawansowana choroba przyzębia, czyli paradontoza, jest kolejnym ważnym czynnikiem dyskwalifikującym. Stan zapalny dziąseł i postępujący zanik kości oraz tkanki łącznej wokół zębów osłabiają wsparcie dla przyszłego implantu. Nieleczona paradontoza może prowadzić do utraty implantu, podobnie jak w przypadku naturalnych zębów. Dlatego kluczowe jest skuteczne wyleczenie choroby przyzębia przed planowanym zabiegiem implantacji. Należy również zadbać o odpowiednią higienę jamy ustnej, ponieważ niedostateczna higiena może prowadzić do gromadzenia się płytki bakteryjnej i kamienia nazębnego wokół implantu, co może skutkować peri-implantitis – zapaleniem tkanek otaczających implant, które może prowadzić do jego utraty.
Aktywne stany zapalne w jamie ustnej, takie jak nieleczone ubytki próchnicowe, ropnie przyzębne, czy zakażenia grzybicze, muszą zostać całkowicie wyleczone przed wszczepieniem implantu. Obecność bakterii w organizmie może prowadzić do infekcji miejsca operowanego i komplikacji. Zgrzytanie zębami (bruksizm) w stopniu znacznym, zwłaszcza niekontrolowane, może stanowić przeciwwskazanie lub wymagać zastosowania specjalnych rozwiązań, takich jak nocne szyny relaksacyjne. Nadmierne siły działające na implanty mogą prowadzić do ich przeciążenia, uszkodzenia lub utraty. Niewłaściwe ustawienie zębów i wady zgryzu również mogą wymagać korekty przed implantacją, aby zapewnić optymalne rozłożenie sił żucia na implanty.
Czynniki związane ze stylem życia a implanty przeciwwskazania dla pacjenta
Styl życia pacjenta ma ogromny wpływ na powodzenie leczenia implantologicznego i długoterminowe utrzymanie efektów. Palenie papierosów jest jednym z najczęściej wymienianych czynników ryzyka. Nikotyna powoduje skurcz naczyń krwionośnych, co prowadzi do pogorszenia ukrwienia tkanki kostnej i przyzębia, utrudniając gojenie i zwiększając ryzyko infekcji. Badania wykazują, że palacze mają znacznie wyższy odsetek niepowodzeń leczenia implantologicznego w porównaniu do osób niepalących. Zaleca się zaprzestanie palenia na co najmniej kilka tygodni przed zabiegiem i w okresie rekonwalescencji, a najlepiej na stałe.
Nadmierne spożycie alkoholu również może negatywnie wpływać na proces gojenia i zwiększać ryzyko powikłań. Alkohol osłabia układ odpornościowy i może wchodzić w interakcje z lekami przyjmowanymi przez pacjenta. Niewłaściwa higiena jamy ustnej, zaniedbywanie codziennego szczotkowania i nitkowania zębów, jest fundamentalnym czynnikiem prowadzącym do problemów z implantami. Gromadzenie się płytki bakteryjnej wokół implantu może prowadzić do zapalenia dziąseł, a następnie do peri-implantitis, które jest główną przyczyną utraty implantów. Regularne wizyty kontrolne u stomatologa i profesjonalne czyszczenie są niezbędne do utrzymania zdrowia implantów.
Dieta uboga w składniki odżywcze, zwłaszcza w wapń i witaminę D, może negatywnie wpływać na proces zrastania się kości z implantem. Ważne jest, aby pacjent stosował zbilansowaną dietę, bogatą w witaminy i minerały, wspierającą regenerację organizmu. Niektóre rodzaje pracy, wymagające ekstremalnego wysiłku fizycznego lub narażające na specyficzne urazy w obrębie twarzy, mogą stanowić dodatkowe ryzyko dla implantów. W takich przypadkach lekarz może zalecić dodatkowe środki ostrożności lub rozważyć alternatywne metody odbudowy uzębienia. Ważne jest, aby pacjent otwarcie rozmawiał z lekarzem o wszystkich swoich nawykach i stylu życia, aby umożliwić mu dokonanie najbezpieczniejszej i najskuteczniejszej oceny jego stanu.
Kiedy zdecydować się na konsultację implantologiczną i jak się przygotować
Decyzja o wszczepieniu implantów stomatologicznych powinna być poprzedzona szczegółową konsultacją z doświadczonym lekarzem implantologiem. Jest to etap kluczowy, podczas którego specjalista dokonuje oceny stanu zdrowia jamy ustnej i ogólnego stanu zdrowia pacjenta. W trakcie pierwszej wizyty lekarz przeprowadzi wywiad medyczny, pytając o przebyte choroby, przyjmowane leki, alergie oraz styl życia. Należy być przygotowanym na szczere odpowiedzi, ponieważ nawet pozornie nieistotne informacje mogą mieć znaczenie dla bezpieczeństwa zabiegu.
Podczas konsultacji specjalista przeprowadzi dokładne badanie stomatologiczne, oceniając stan dziąseł, obecność próchnicy, stan kości szczęki i żuchwy oraz zgryz. Niezbędne będzie również wykonanie badań obrazowych, takich jak pantomogram (RTG panoramiczne) lub tomografia komputerowa (CBCT), które pozwalają na precyzyjną ocenę ilości i jakości tkanki kostnej, położenia ważnych struktur anatomicznych (nerwów, zatok szczękowych) oraz ewentualnych ognisk zapalnych. Na podstawie zebranych informacji lekarz będzie mógł określić, czy pacjent kwalifikuje się do leczenia implantologicznego i zaproponować najlepszy plan terapeutyczny.
Przygotowanie do konsultacji jest równie ważne. Warto sporządzić listę wszystkich przyjmowanych leków, suplementów diety oraz schorzeń, na które pacjent cierpi. Jeśli pacjent ma jakiekolwiek wątpliwości dotyczące implanty przeciwwskazania, powinien je otwarcie zgłosić lekarzowi. W przypadku stwierdzenia przeciwwskazań, lekarz zaproponuje alternatywne metody odbudowy uzębienia, które mogą być bezpieczniejsze i równie skuteczne. Pamiętaj, że celem lekarza jest zapewnienie pacjentowi najlepszego możliwego leczenia, które będzie nie tylko skuteczne, ale przede wszystkim bezpieczne dla jego zdrowia.
Alternatywne metody odbudowy uzębienia gdy implanty nie są wskazane
Gdy istnieją przeciwwskazania do wszczepienia implantów stomatologicznych, nie oznacza to, że pacjent musi pozostać bez możliwości uzupełnienia braków w uzębieniu. Współczesna stomatologia oferuje szereg skutecznych i estetycznych alternatywnych rozwiązań, które mogą być dopasowane do indywidualnych potrzeb i stanu zdrowia pacjenta. Jedną z najczęściej stosowanych metod są tradycyjne protezy ruchome, które mogą być częściowe (uzupełniające kilka brakujących zębów) lub całkowite (w przypadku bezzębia). Choć wymagają one pewnego okresu adaptacji i mogą być mniej komfortowe niż implanty, są one zazwyczaj tańsze i dostępne dla szerszego grona pacjentów.
Bardziej stabilną i estetyczną opcją, która nie wymaga wszczepiania implantów, są mosty protetyczne. Most składa się z koron protetycznych, które są osadzane na naturalnych zębach pacjenta, znajdujących się po obu stronach luki po utraconym zębie. Te zdrowe zęby są wcześniej szlifowane, aby można było na nich umieścić most. Most protetyczny wygląda bardzo naturalnie i zapewnia dobre funkcje żucia, jednak wymaga odpowiedniego stanu zdrowia zębów filarowych. W przypadku braku kilku zębów, można również rozważyć mosty oparte na elementach precyzyjnych, takich jak zatrzaski czy belki, które zapewniają lepszą stabilność protezy ruchomej.
Dla pacjentów, którzy nie mogą skorzystać z implantów, ale potrzebują stabilnego i estetycznego uzupełnienia, nowoczesne protezy szkieletowe mogą stanowić doskonały kompromis. Protezy te są wykonane z metalowego stelaża, który zapewnia im stabilność i wytrzymałość, a elementy widoczne są wykonane z materiałów estetycznych. W zależności od przypadku, możliwe jest również zastosowanie protez na podbudowie akrylowej z dodatkowymi elementami stabilizującymi, które zapewniają lepszy komfort i funkcjonalność. Ważne jest, aby lekarz stomatolog przedstawił pacjentowi wszystkie dostępne opcje, szczegółowo omawiając ich zalety, wady oraz koszty, aby wspólnie podjąć najlepszą decyzję dotyczącą dalszego leczenia.