Kurzajki, znane również jako brodawki wirusowe, to powszechna dolegliwość dermatologiczna, która może dotknąć osoby w każdym wieku. Ich pojawienie się na skórze często budzi niepokój i pytania o przyczyny. Podstawowym czynnikiem wywołującym kurzajki jest infekcja wirusowa, konkretnie wirusem brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle rozpowszechniony i istnieje ponad 100 jego typów, z których tylko niektóre są odpowiedzialne za powstawanie brodawek skórnych.
Wirus HPV przenosi się głównie przez bezpośredni kontakt ze skórą osoby zakażonej lub poprzez dotykanie zanieczyszczonych przedmiotów. Miejsca takie jak baseny, sauny, szatnie, a także wspólne używanie ręczników czy obuwia stwarzają idealne warunki do transmisji wirusa. Szczególnie narażone są osoby z osłabionym układem odpornościowym, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub niedoborów żywieniowych. Uszkodzona skóra, nawet drobne skaleczenia czy otarcia, stanowi bramę dla wirusa, ułatwiając mu wniknięcie w głębsze warstwy naskórka.
Okres inkubacji wirusa HPV jest zmienny i może trwać od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus namnaża się w komórkach naskórka, prowadząc do ich nieprawidłowego wzrostu i formowania się charakterystycznych zmian skórnych. Nie każda ekspozycja na wirusa oznacza jednak rozwinięcie się kurzajek. Wiele osób jest nosicielami wirusa, ale ich układ odpornościowy skutecznie go zwalcza, nie dopuszczając do rozwoju widocznych zmian. Reakcja immunologiczna organizmu odgrywa kluczową rolę w zapobieganiu infekcji i jej samoistnym ustępowaniu.
Zrozumienie podstawowych mechanizmów powstawania kurzajek jest pierwszym krokiem do skutecznego zapobiegania i leczenia. Wirus HPV, jego drogi przenoszenia oraz indywidualne czynniki odpornościowe to kluczowe elementy, które determinują, czy dana osoba zachoruje na brodawki wirusowe. Wiedza ta pozwala na podejmowanie świadomych działań profilaktycznych i szybkie reagowanie w przypadku pojawienia się pierwszych objawów.
Wirus brodawczaka ludzkiego jako podstawowa przyczyna powstawania kurzajek
Jak już zostało wspomniane, głównym winowajcą odpowiedzialnym za powstawanie kurzajek jest wirus brodawczaka ludzkiego, powszechnie znany jako HPV. Jest to grupa wirusów, które potrafią infekować komórki nabłonka skóry i błon śluzowych. W kontekście kurzajek skórnych, mówimy przede wszystkim o tych typach wirusa HPV, które mają tropizm do skóry, czyli preferują do infekcji właśnie te obszary ciała. Warto podkreślić, że wirus HPV jest niezwykle powszechny w populacji, a szacuje się, że znaczna jej część w pewnym momencie życia miała z nim kontakt. Jednakże, nie każdy kontakt z wirusem prowadzi do rozwoju brodawek. Wiele infekcji przebiega bezobjawowo lub jest skutecznie zwalczanych przez układ immunologiczny.
Wirus HPV przenosi się poprzez kontakt bezpośredni, czyli dotyk skóry osoby zakażonej, która posiada aktywne zmiany wirusowe. Może to być na przykład podanie ręki osobie z kurzajką na dłoni. Równie częstą drogą transmisji jest kontakt pośredni, czyli dotykanie przedmiotów, które miały kontakt z wirusem. Do takich miejsc zalicza się przede wszystkim wilgotne i ciepłe środowiska, gdzie wirus może przeżyć dłużej. Mowa tu o wspomnianych już basenach, saunach, siłowniach (szczególnie w okolicach pryszniców i przebieralni), ale także o wspólnych ręcznikach, klapkach czy nawet podłogach w miejscach publicznych.
Po wniknięciu do organizmu, wirus HPV infekuje keratynocyty – podstawowe komórki budujące naskórek. Wniknięcie najczęściej następuje przez mikrourazy, zadrapania, skaleczenia czy maceracje skóry. Wirus wykorzystuje mechanizmy komórki gospodarza do własnej replikacji i namnażania. Prowadzi to do nieprawidłowego i przyspieszonego podziału komórek w zainfekowanym obszarze. Skutkiem tego procesu jest powstanie charakterystycznego, zrogowaciałego wyniosłego tworu, który nazywamy kurzajką. Czas od zakażenia do pojawienia się widocznej kurzajki, czyli okres inkubacji, jest bardzo zmienny. Może trwać od kilku tygodni do nawet kilku miesięcy, co utrudnia często zidentyfikowanie źródła infekcji.
Ważne jest, aby pamiętać, że różne typy wirusa HPV mogą wywoływać różne rodzaje brodawek. Najczęściej spotykane są kurzajki zwykłe, które pojawiają się na dłoniach i stopach. Istnieją jednak również brodawki płaskie, brodawki mozaikowe czy brodawki okołopaznokciowe, które mogą być wywoływane przez inne typy wirusa HPV i wymagać odmiennego podejścia terapeutycznego. Zrozumienie, że za kurzajkami stoi konkretny patogen, pozwala na bardziej świadome podejście do profilaktyki i leczenia.
Czynniki sprzyjające powstawaniu kurzajek i możliwości zapobiegania
Uszkodzenia skóry stanowią kolejną istotną drogę wejścia dla wirusa. Nawet drobne skaleczenia, otarcia, pęknięcia naskórka, czy miejsca po ukąszeniach owadów, mogą stać się „drzwiami” dla wirusa HPV. Dlatego tak ważne jest dbanie o integralność skóry, szczególnie w miejscach narażonych na kontakt z patogenami. Sucha, popękana skóra na stopach, zadziory wokół paznokci, czy otarcia po noszeniu niewygodnego obuwia to idealne miejsca dla wirusa do zainfekowania.
Wilgotne i ciepłe środowisko jest rajem dla wirusa HPV. Miejsca takie jak baseny, sauny, łaźnie publiczne, szatnie, czy siłownie, gdzie skóra jest stale narażona na wilgoć, sprzyjają zarówno przetrwaniu wirusa na powierzchniach, jak i jego łatwiejszemu wniknięciu przez rozmiękczony naskórek. Noszenie nieprzewiewnego obuwia, długotrwałe chodzenie w mokrych skarpetkach, czy intensywne pocenie się stóp również mogą zwiększać ryzyko. Dzieci, ze względu na często jeszcze nie w pełni wykształcony układ odpornościowy i większą skłonność do kontaktu z różnymi powierzchniami, są szczególnie narażone na infekcje.
Zapobieganie kurzajkom opiera się na ograniczeniu ekspozycji na wirusa oraz wzmacnianiu naturalnych barier ochronnych organizmu. Podstawowe zasady profilaktyki obejmują:
- Unikanie chodzenia boso w miejscach publicznych o podwyższonej wilgotności, takich jak baseny, sauny czy szatnie. Należy zawsze nosić klapki lub inne obuwie ochronne.
- Dbanie o higienę stóp i dłoni. Regularne mycie, dokładne osuszanie, a także stosowanie kremów nawilżających, szczególnie w przypadku skóry suchej i skłonnej do pękania.
- Nie dzielenie się osobistymi przedmiotami, takimi jak ręczniki, skarpetki, czy obuwie, z innymi osobami.
- Natychmiastowe opatrywanie wszelkich skaleczeń, otarć i ran na skórze, aby zapobiec wniknięciu wirusa.
- Wzmacnianie ogólnej odporności organizmu poprzez zdrową dietę bogatą w witaminy i minerały, regularną aktywność fizyczną oraz odpowiednią ilość snu.
- Rozważenie stosowania preparatów ochronnych, np. specjalnych żeli lub sprayów, które tworzą barierę na skórze w miejscach narażonych na kontakt z wirusem.
W przypadku osób z grupy podwyższonego ryzyka, np. z obniżoną odpornością, warto skonsultować się z lekarzem w celu omówienia indywidualnych strategii profilaktycznych.
Gdzie i w jakich okolicznościach można zarazić się kurzajkami
Zrozumienie, gdzie i w jakich okolicznościach najczęściej dochodzi do zakażenia wirusem HPV wywołującym kurzajki, jest kluczowe dla skutecznej profilaktyki. Wirus ten jest niezwykle rozpowszechniony i potrafi przetrwać w środowisku, co sprawia, że potencjalnych miejsc zakażenia jest wiele. Największe ryzyko wiąże się z miejscami, które charakteryzują się podwyższoną wilgotnością i temperaturą, a także gdzie występuje duża liczba osób korzystających ze wspólnej infrastruktury. Mowa tu przede wszystkim o obiektach użyteczności publicznej związanych z wodą i rekreacją.
Baseny kąpielowe, zarówno te odkryte, jak i kryte, są jednymi z najbardziej oczywistych miejsc, gdzie można się zarazić kurzajkami. Wirus HPV doskonale czuje się w wilgotnym środowisku, a podłogi wokół niecek basenowych, przebieralnie, prysznice oraz wypożyczane klapki stanowią potencjalne źródło infekcji. Podobnie sytuacja wygląda w saunach, łaźniach parowych, czy aquaparkach. Nawet jeśli miejsce jest regularnie dezynfekowane, ryzyko nigdy nie jest zerowe, zwłaszcza w miejscach, gdzie dochodzi do bezpośredniego kontaktu skóry z potencjalnie zakażonymi powierzchniami.
Siłownie i kluby fitness to kolejne środowisko, gdzie można zetknąć się z wirusem HPV. Wspólne korzystanie ze sprzętu do ćwiczeń, mat, ręczników, a także wilgotne powietrze w szatniach i pod prysznicami, stwarzają dogodne warunki do transmisji wirusa. Dotykanie poręczy, ciężarków, czy innych elementów, które mogły mieć kontakt z zainfekowaną skórą innej osoby, może prowadzić do zakażenia. Szczególnie narażone są osoby ćwiczące boso, np. podczas zajęć jogi czy pilatesu, jeśli maty nie są odpowiednio dezynfekowane.
Miejsca takie jak publiczne toalety, szatnie sportowe w szkołach i klubach, czy nawet wspólne ręczniki dostępne w niektórych obiektach, również mogą być źródłem zakażenia. Wirus HPV jest odporny na wysychanie, choć preferuje wilgotne środowisko. Może przetrwać na powierzchniach przez pewien czas, czekając na kolejnego „gospodarza”. Dotykanie zanieczyszczonych powierzchni, a następnie pocieranie oczu, nosa, czy ust, lub przenoszenie wirusa na uszkodzoną skórę, zwiększa ryzyko infekcji.
Należy również pamiętać o kontakcie bezpośrednim z osobą zakażoną. Choć często nie zdajemy sobie z tego sprawy, podanie ręki osobie posiadającej kurzajki, szczególnie na dłoniach, może prowadzić do przeniesienia wirusa. Dzielenie się przedmiotami osobistymi, takimi jak narzędzia do manicure i pedicure (jeśli nie są one sterylizowane), czy nawet pożyczanie ubrań, również stanowi potencjalne ryzyko. Warto podkreślić, że niektóre typy wirusa HPV są bardzo zaraźliwe, a ich transmisja może nastąpić bardzo łatwo, nawet w codziennych sytuacjach.
Jakie są objawy kurzajek i jak odróżnić je od innych zmian skórnych
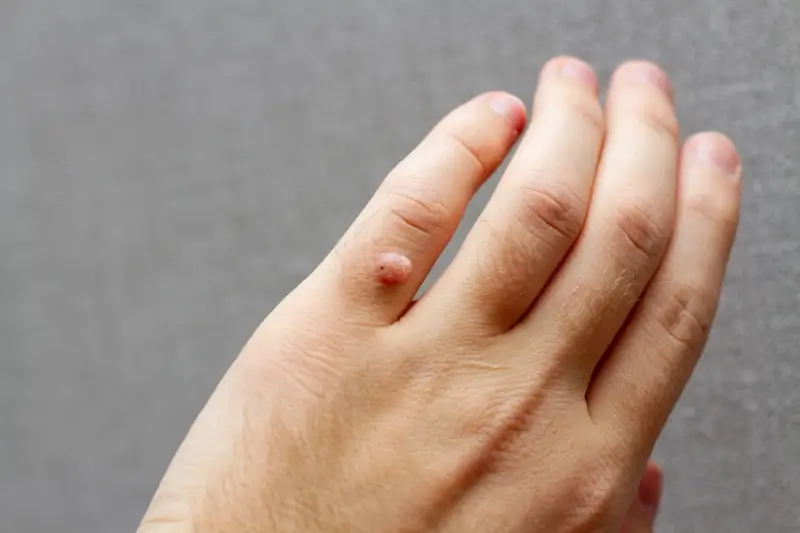
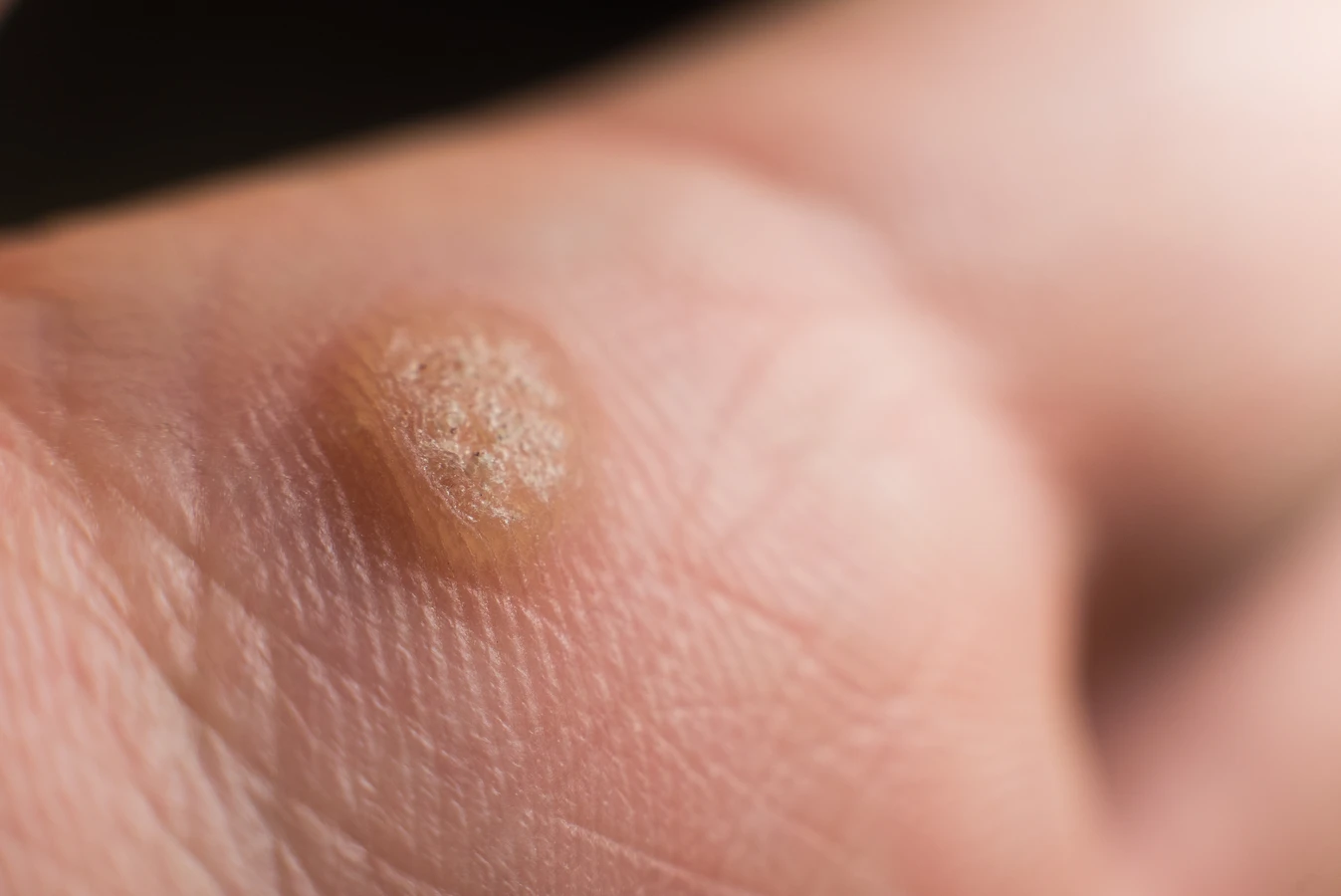
Pojawienie się na skórze niepokojącej zmiany może budzić wątpliwości. Kurzajki, choć zazwyczaj niegroźne, mogą być mylone z innymi schorzeniami dermatologicznymi. Kluczowe jest rozpoznanie ich charakterystycznych cech, aby wdrożyć odpowiednie leczenie i zapobiec ewentualnym powikłaniom. Najczęściej spotykanym typem są kurzajki zwykłe, które zazwyczaj przybierają formę twardych, szorstkich w dotyku grudek o nieregularnej powierzchni. Ich kolor może być zbliżony do naturalnego koloru skóry, ale często są lekko ciemniejsze, szarawe lub brązowawe.
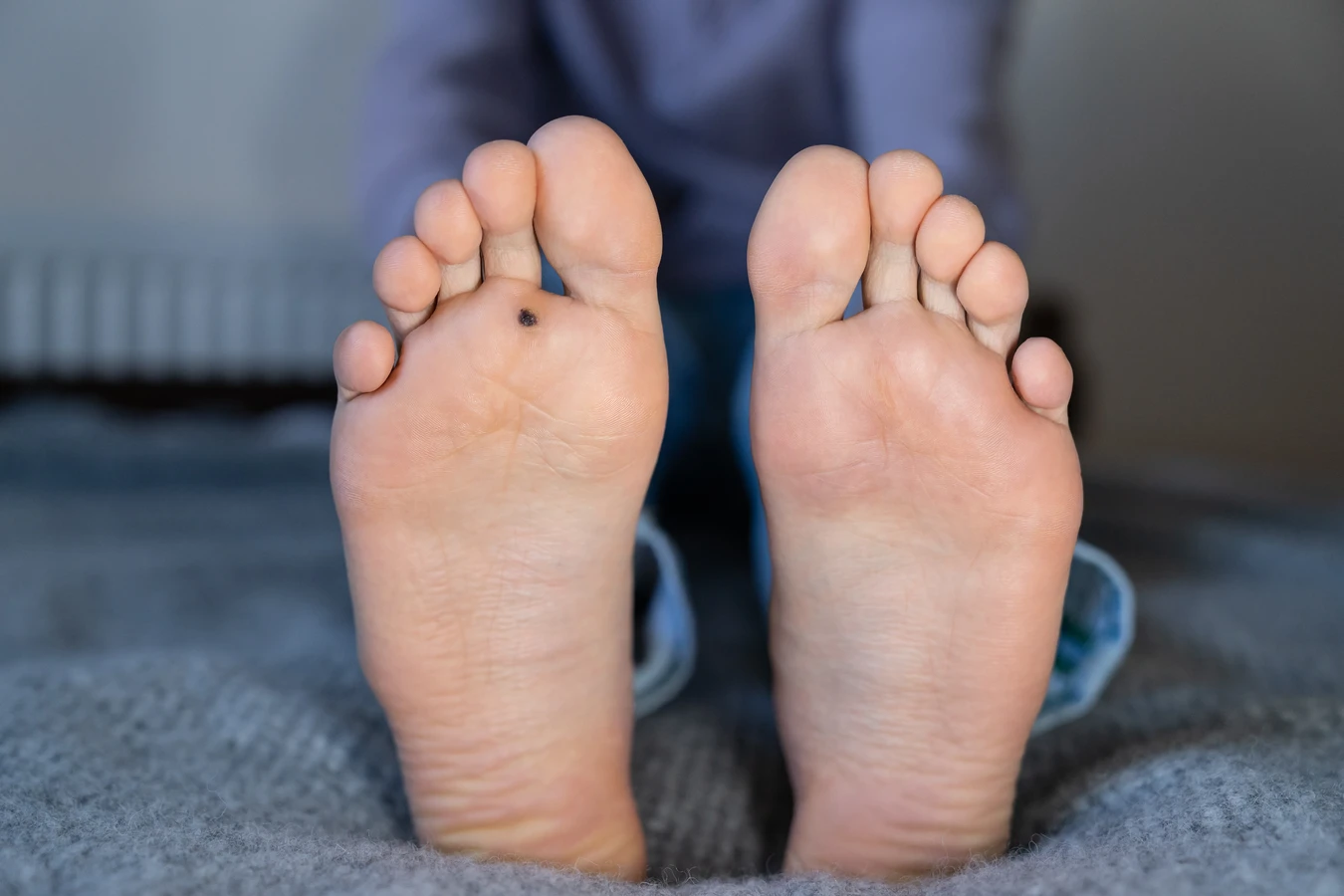
Lokalizacja kurzajek jest również znaczącym wskaźnikiem. Najczęściej pojawiają się na miejscach narażonych na urazy i kontakt z wirusem, takich jak dłonie (szczególnie na palcach, grzbietach dłoni), łokcie, kolana, a także stopy (szczególnie na podeszwach, piętach i pod palcami). Kurzajki na stopach, nazywane brodawkami podeszwowymi, mogą być szczególnie bolesne ze względu na nacisk podczas chodzenia. Często wrastają do wnętrza skóry, tworząc charakterystyczne „oczka” lub punkty w centrum zmiany.
Charakterystyczną cechą kurzajek jest ich często nieregularny kształt oraz obecność drobnych, czarnych kropeczek wewnątrz zmiany. Te kropeczki to zatkane naczynia krwionośne, które są silnie ukrwionymi brodawkami. Ich obecność jest niemal jednoznacznym sygnałem obecności wirusa HPV. Po usunięciu zewnętrznej warstwy kurzajki (np. poprzez zeskrobanie), te punkciki stają się bardziej widoczne. Niektóre kurzajki mogą zlewać się ze sobą, tworząc większe skupiska, zwane kurzajkami mozaikowymi.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, które mogą mieć podobny wygląd. Modzele i odciski, które również występują na stopach i dłoniach w miejscach narażonych na ucisk i tarcie, zazwyczaj mają gładką, błyszczącą powierzchnię i nie zawierają charakterystycznych czarnych kropeczek. Brodawki łojotokowe, które pojawiają się u osób starszych, są zazwyczaj łagodnie wyniosłe, mają nierówną, brodawkowatą powierzchnię i mogą mieć różne odcienie brązu lub czerni, ale nie są wywoływane przez wirusy. Zmiany takie jak znamiona barwnikowe czy nawet niektóre nowotwory skóry również mogą być mylone z kurzajkami, dlatego w przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze należy skonsultować się z lekarzem dermatologiem. Szybka diagnoza pozwala na wdrożenie właściwego leczenia i uniknięcie błędnych terapii.
Sposoby leczenia kurzajek od czego zacząć i jak postępować
Po zidentyfikowaniu kurzajki pojawia się naturalne pytanie o najlepszy sposób jej usunięcia. Leczenie kurzajek może być procesem długotrwałym i wymagać cierpliwości, ponieważ wirus HPV potrafi być bardzo oporny. Nie ma jednej, uniwersalnej metody, która działałaby w każdym przypadku, a wybór terapii zależy od wielu czynników, takich jak lokalizacja, wielkość, liczba kurzajek, a także indywidualna reakcja organizmu pacjenta. Zanim jednak sięgniemy po specjalistyczne metody, warto rozważyć te dostępne bez recepty oraz domowe sposoby, które w wielu przypadkach mogą okazać się skuteczne.
Pierwszym krokiem w leczeniu kurzajek jest często zastosowanie preparatów dostępnych w aptekach bez recepty. Są to zazwyczaj preparaty zawierające substancje keratolityczne, takie jak kwas salicylowy lub kwas mlekowy. Działają one poprzez stopniowe rozpuszczanie zrogowaciałej warstwy naskórka, która tworzy kurzajkę. Preparaty te występują w formie płynów, żeli, maści, a także plastrów nasączonych kwasem. Stosowanie ich wymaga regularności i precyzji, aby nie uszkodzić zdrowej skóry wokół zmiany. Zazwyczaj zaleca się aplikację raz lub dwa razy dziennie, po uprzednim zmiękczeniu skóry w gorącej wodzie i delikatnym zeskrobaniu powierzchni kurzajki.
Krioterapia, czyli zamrażanie kurzajek, jest jedną z najpopularniejszych metod usuwania brodawek. Zabieg ten polega na aplikacji bardzo niskiej temperatury (zwykle za pomocą ciekłego azotu) do tkanki kurzajki. Niska temperatura powoduje zniszczenie komórek wirusa i uszkodzenie naczyń krwionośnych odżywiających brodawkę, co prowadzi do jej obumarcia i odpadnięcia. Krioterapia jest zabiegiem dostępnym w gabinetach dermatologicznych, ale istnieją również preparaty do samodzielnego stosowania w domu, choć ich skuteczność może być niższa, a ryzyko uszkodzenia skóry większe.
Inne metody leczenia obejmują metody fizykalne, takie jak elektrokoagulacja (wypalanie prądem), laseroterapia (usuwanie za pomocą wiązki lasera), czy łyżeczkowanie chirurgiczne. Zabiegi te są zazwyczaj wykonywane w gabinetach lekarskich i charakteryzują się wysoką skutecznością, ale mogą wiązać się z ryzykiem powstania blizn. Czasem stosuje się również leczenie farmakologiczne obejmujące preparaty o działaniu immunomodulującym, które mają na celu pobudzenie układu odpornościowego do walki z wirusem.
Warto pamiętać, że nawet po skutecznym usunięciu kurzajki, wirus HPV może nadal bytować w organizmie, co oznacza ryzyko nawrotu infekcji. Dlatego kluczowe jest nie tylko samo leczenie, ale także profilaktyka, o której wspomniano wcześniej. W przypadku braku poprawy po zastosowaniu metod domowych lub preparatów bez recepty, bądź gdy kurzajka jest duża, bolesna, szybko się rozrasta lub pojawia się w nietypowej lokalizacji, niezbędna jest konsultacja z lekarzem dermatologiem, który dobierze najodpowiedniejszą metodę leczenia.